От чего болит тазобедренная кость. Почему болят тазовые кости
На тазобедренный сустав человека приходится большая нагрузка, он должен не только выдержать массу человеческого тела, но и при этом помочь человеку держать равновесие, двигаться. Поэтому, если возникают малейшие неприятные ощущения, они сразу приносят чувство дискомфорта и усложняют полноценную жизнедеятельность. Очень важно лечить все боли, которые возникают в области тазобедренного сустава, но для этого сначала нужно разобраться в причинах их возникновения. Только тогда врач сможет назначить эффективный курс терапии и устранит вашу проблему в скором времени.
Причины боли в кости таза
Головка кости таза покрывается тканью хряща, таким образом можно обеспечить легкое скольжение, при этом полость сустава очень глубокая, потому что в ней размещена шейка бедра.
Чаще всего боль появляется из-за перенесенной травы, когда говорят о переломе в шейке. Это один с распространенных переломов в области тазовых костей, потому что шейка является узкой частью. Травма очень серьезная и опасная, особенно для людей в возрасте, они чаще всего ее получают, потому что пожилые люди подвержены остеопорозу, из-за которого костяная система уже не такая плотная и прочная.
Боль в костях таза может возникать из-за других причин, вызванных такими заболеваниями:
1. Артритом.
2. Остеоартрозом.
3. Артритом инфекционного характера.
Если болезнь начинает развиваться с осложнениями, можно заметить дегенеративные изменения в суставах, при этом начинает повреждаться хрящ, поражается околосуставная структура, снижается в суставе количество жидкости.
Боль в костях таза вызвана , чаще всего характерна для пожилых людей, у которых наблюдаются дистрофические, дегенеративные и воспалительные процессы в суставах. Начинает болеть очень сильно нога, затем боль перемещена в паховую область, начинает отдавать вперед или бок бедра, также опускается на колено.
Когда человек начинает ходить, она начинает увеличиваться. В случаи резкой простреливающей боли, человеку тяжело вставать из сидячего положения.
Боль в костях таза из-за , который поражает людей в разном возрасте, развивается постепенно, сначала может болеть левая тазобедренная область, затем сразу уже две. Боль чувствуется при поворотах, когда человек встает, начинает двигаться, может отдавать в пах, колено. Мышцы при этом постоянно напряжены, даже во сне.
Боль в тазобедренной кости из-за вертельной сумки, когда она воспаляется, человек чувствует сильную наружную боль в ягодичной области. Когда человек лежит на больном боку, неприятные ощущения увеличиваются.
Также является причиной возникновения неприятных ощущений в области таза, он развивается при сильных физических нагрузках, особенно у спортсменов.
При данном заболевании начинает сильно болеть таз, когда человек активно двигается.
Также боль может быть спровоцирована , стрептококком, стафилококком. Заболевание начинает стремительно развиваться, человек страдает от лихорадки, затем у него опухает сустав. Острая боль появляется тогда, когда человек двигается или прикасается к пораженному месту.
Часто поражать тазобедренный сустав может артрит туберкулезного вида, боль постепенная, сначала появляется, когда человек ходит, затем отдает в бедро, колено, затем человек вообще не может передвигаться, пораженная область начинает опухать.
Генетические причины появления боли в кости таза
Чаще всего заболевание спровоцировано синдромом Легга Кальве Пертеса, им страдают мальчики. Боль возникает только с одной стороны, также может отдавать в колено. Ноющая боль может быть вызвана опухолью мягких тканей или костей таза.
Диагностика боли в кости таза
Очень важно вовремя обратится к врачу, очень сложно диагностировать причину, из-за которой возникла боль в этой области. Но именно с помощью симптомов, характера боли, дополнительных рентгентных исследований, анализов можно узнать из-за чего у вас появились неприятные ощущения в этой области. Возможно, понадобится проконсультироваться у нескольких врачей – травматолога, хирурга, ревматолога, онколога, гематолога. Но помните, если боль сначала является небольшой, не стоит сидеть и ждать пока она усилится, лучше всего действовать сразу, потому что в дальнейшем ее лечить будет намного сложнее.
Лечение боли в кости таза
В зависимости от заболевания, которое спровоцировало боль, лечение может быть медикаментозным, с помощью вспомогательных средств, физиотерапевтическим, оперативное, народными методами и с помощью физических лечебных упражнений.
Помните о том, что курс терапии должен обязательно иметь комплексный характер, если использовать только один метод, он не даст эффективного результата.
На начальной стадии заболевания можно использовать специальные гели, примочки, компрессы. Если боль является сильной, могут назначить противовоспалительные нестероидные препараты, гормоны, миорелаксанты. Такие как Ибупрофен, Диклак, Ортофен. Их используются, когда сильно воспаляется область сустава, таким образом можно избавиться от отечности.
В случаи артроза медикаментозная терапия включает в себя использование хондропротекторов – глюкозамина, румалона, дона, хондроитина сульфата, с помощью их можно хорошо пропитать хрящ и восстановить его прежнею структуру.
Чтобы улучшить кровообращение в области таза, рекомендуется использовать цинаризин, никотинат, трентал, цинаризин. С помощью их можно расширить сосуды, замедлить дегенеративный процесс.
Врач часто назначает такие миорелаксанты, с помощью которых можно избавится от интенсивной боли, они отлично воздействуют на поврежденную область. С помощью гормонов можно снять воспаление с костей таза.
Снять боль с кости таза можно с помощью массажа, лазера, криотерапии, также хорошо выполнять специальную лечебную гимнастику.
В тяжелом случае при болях в кости таза, если разрушается сустав и больному уже невозможно ничем помочь, необходимо полностью или частично заменить сустав.
Таким образом, очень важно вовремя выяснить из-за чего возникла боль в костях таза, и приступить к немедленному лечению.
Таз (лат. pelvis) - расположенная в основании позвоночника часть скелета человека, обеспечивающая прикрепление к туловищу нижних конечностей, а также являющаяся опорой и костным вместилищем для ряда жизненно важных органов.
Основу таза образуют две тазовые кости, крестец и копчик, соединённые суставами пояса нижних конечностей в костное кольцо, внутри которого образуется полость, заключающая внутренние органы. До 16-18 лет кости (подвздошная, лобковая и седалищная) соединены хрящами. Впоследствии происходит окостенение и указанные кости срастаются между собой, образуя тазовую кость.
Парные тазовые кости спереди соединяются при помощи лобкового симфиза, а сзади прикрепляются ушковидными поверхностями к одноимённым образованием крестца, образуя парные крестцово-подвздошные суставы. Каждая из тазовых костей в свою очередь образована тремя составляющими: подвздошной костью, седалищной костью и лобковой костью, тела которых на наружной поверхности образуют вертлужную впадину - суставную ямку для головки бедренной кости.
Причины появления боли в тазовых костях разнообразны. Они включают в себя травму, воспалительные заболевания тазобедренного сустава и сухожилий, могут проявляться как локальные проявления системных заболеваний, а так же инфекционные процессы, поражающие сам сустав или околосуставные анатомические образования.
Боль в тазовых костях может быть связана с повреждением различных структур таза или рядом расположенных тканей (костей, хряща, сухожилий, мышц, фасций и др.).
При каких заболеваниях возникает боль в тазовых костях
Основные причины боли в тазовых костях:1. Боль в тазовых костях (оссалгии) и суставах могут быть связаны с перетренированностью при занятиях спортом, со сменой погодных условий или с какой-либо другой причиной.
2. Опухоли тазовых костей, для которых самый характерный симптомы – боль в тазовых костях. В большинстве случаев со временем симптомы постепенно становятся более тяжёлыми. Первоначально боль в костях может присутствовать либо ночью, либо во время деятельности. В зависимости от скорости роста опухоли, у больных могут быть симптомы в течение нескольких недель, месяцев или лет, прежде чем они обращаются за медицинской помощью. В некоторых случаях, опухоль может ощущаться как на кости, так и в тканях вокруг кости. Это наиболее характерно для гистиоцитомы или фибросаркомы, но может сопровождать и другие опухоли костей. Кости могут ослабевать вследствие наличия опухоли, что приводит к переломам после незначительных травм или вовсе без них, а также от простой опоры на пораженные кости. Могут быть такие симптомы, как лихорадка, озноб, ночное потоотделение и потеря веса, но они менее распространенны. Эти общие симптомы появляются после распространения опухоли в другие ткани организма.
3. Боль в тазовых костях нередко является признаком болезни системы крови. Болезненные ощущения могут возникать спонтанно, но обязательно выявляются при поколачивании по кости. Данные проявления характерны при заболеваниях костного мозга, остром лейкозе, хроническом миелолейкозе, эритремии, миеломной болезни.
Миеломная болезнь - злокачественная опухоль костного мозга. Избирательная локализация: позвоночник, плоские кости, кости таза, ребра. Мужчины болеют чаще в возрасте 50-70 лет. Характерен длительный бессимптомный период (5-10-15 лет), после чего увеличивается СОЭ, наблюдается протеинурия, парапротеинемия.
Для миеломной болезни характерны: мучительная боль в костях, патологические переломы, компрессионные переломы позвонков (хр радикулиты, сдавление спинного мозга), гиперкальциемия.
Для острого лейкоза характерны: общая слабость, утомляемоять, неопределенная боль в костях, непостоянный субфебрилитет, увеличение периферических лимфатических узлов, селезенки.
Для хронического миелолейкоза характерны следующие симптомы: слабость, боль в котях, потливость, увеличены печень и селезенка, осложнение инфекционными процессами.
Для лимфомы Ходжкина характерны: безболезненные увеличенные лимфатические узлы шеи, подмышек или паха; сохраняющаяся лихорадка; чувство усталости; необъяснимая потеря веса; зуд кожи и сыпь;
небольшие участки кожи; боль в костях; опухоль в брюшной полости; увеличенная печень или селезенка.
4. Злокачественные опухоли тазовых костей:
- Для меланомы характерны: изменения кожи, изменения бородавок, выпуклости на коже, в том числе изменения размеров, формы, цвета и текстуры, кровотечения.
Боль в костях и суставах может быть в результате проводимого лечения рака груди и приема медикаментов, источником которой является не опухоль, либо в результате метастатического распространения рака на костную ткань.
5. Инфекционные болезни:
- Боль в костях характерна для туберкулеза тазовых костей чаще локализуется в позвонках и является, как правило, результатом диссеминации туберкулезной инфекции из старых очагов, чаще легких.
Остеомиелит тазовых костей носит гематогенный характер, сопровождается лихорадкой, болями в костях, изменениями в крови (анемия, нейтрофильный лейкоцитоз). Подозрение на остеомиелит может базироваться на анамнестических указаниях на травматические эпизоды, предшествующие развитию клинической симптоматики.
6. Метаболические болезни костей - это всегда результат нарушений образования или резорбции костной ткани, что приводит к главному симптому – боли в костях. Возможные причины этих нарушений:
- Дефицит минеральных веществ в пище, нарушение их всасывания в кишечнике либо нарушение их захвата костной тканью.
- Дефицит или нарушения метаболизма витамина D.
Боль в костях ног при ходьбе и в спине может быть признаком остеомалации (размягчения костей) - нехватки витамина Д, которая ослабляет кости и иногда может быть ошибочно принята за остеопороз. Даже если в вашем организме имеется достаточное количество кальция, ему необходим витамин Д для того, чтобы строить кости или поддерживать их состояние. Возникновение дефицита витамина Д наиболее вероятно у людей, которые потребляют мало молока, страдают заболеваниями почек, печени или сахарным диабетом, принимают противосудорожные препараты или редко бывают на солнце.
Дефицит тиамина, или витамина B1, сопровождается, наряду с прочими симптомами, ощущением жжения и покалывания в ступнях и икрах и мышечными судорогами в ногах. Причина этих болей состоит в том, что без тиамина нервы в ступнях ног и кистях рук начинают разрушаться и в конце концов могут погибнуть. При недостатке других витаминов группы В в нервах могут возникать ложные болезненные «вспышки» и боль при сдавливании прилегающими сухожилиями или костями.
Безусловно, эти же заболевания нервов могут быть вызваны другими причинами, в первую очередь, злоупотреблением алкоголем, диабетом и однообразными движениями. Однако некоторые врачи считают, что даже в том случае, когда проблема не связана с недостаточным питанием, некоторые поливитамины группы В могут быть полезны.
Избыточная секреция паратгормона, Т3 или кортизола.
Паратиреоидная остеодистрофия, генерализованная остеодистрофия, генерализованная фиброзная кистовидная остеодистрофия. Гормональноактивная опухоль околощитовидной железы, вызывающая дистрофию костной ткани. В основе поражения костей лежит дистрофический процесс, связанный с нарушением минерального обмена. Эти изменения исчезают после удаления опухоли околощитовидной железы. Болеют женщины в возрасте 30-40 лет. Опухоль развивается в одной из околощитовидных желез, нередко имеет атипичную локализацию (за грудиной). Гормональная активность аденом разная, что обусловливает различную интенсивность проявления заболевания. В ранних стадиях отмечают неопределенную боль в костях, мышечную слабость, повышенную утомляемость, головную боль. Позднее наблюдают потерю аппетита, тошноту, боль в животе, могут быть упорные поносы. Иногда на первом плане симптомы почечнокаменной болезни. Обнаруживаются различные деформации костей: утолщения, бугристости или искривления, которые приводят к укорочению конечности и хромоте. В некоторых случаях клинические проявления начинаются с патологического перелома. Последующие переломы могут протекать безболезненно.
Действие лекарственных средств, в том числе гормонов.
Длительная обездвиженность либо недостаточная физическая активность, замедляющие образование костной ткани.
Возрастное угнетение функции остеобластов.
Врожденные нарушения синтеза коллагена.
Болезнь Педжета (деформирующий остит) характеризуется локальными поражениями скелета и обусловлена нарушениями ремоделирования костной тани. При этом происходит усиленная резорбция остеокластами и компенсаторное повышенное образование новой костной ткани. Процессы резорбции и новообразования приводят к нарушению архитектоники костной ткани. Основными клиническими проявлениями болезни Педжета являются следующие:
- боль в пораженных тазовых костях;
- костные деформации (нижние конечности, позвоночник);
- вторичный остеоартроз;
- переломы;
- неврологические нарушения (компрессионные нейропатии, глухота, головокружение);
- рентгенологические признаки (перестройка костного рисунка, деформации, утолщение пораженных отделов костей);
- повышение активности щелочной фосфатазы в крови.
7. Переломы костей таза.
- Перелом подвздошной кости.
- Перелом вертлужной впадины.
- Перелом лобковой кости.
- Множественные переломы пояснично-крестцового отдела позвоночника и костей таза.
- Переломы других и неуточнённых частей пояснично-крестцового отдела позвоночника и костей таза.
При травмах таза необходимо немедленно обратиться к врачу специалисту для своевременной диагностики и лечения проблемы.
8. Многие женщины начинают жаловаться на боль в тазовых костях спустя какое-то время после родов. Это симфизиолиз. Синдром состоит из собственно симфизиолиза, разрыва симфиза и боли в тазовых костях или симфиза. Симфизиолиз характеризуется расхождением между двумя лобковыми костями и нестабильностью. Острый разрыв симфиза очень болезнен, и в этом случае необходимы покой и тазовый бандаж. Боль в тазовых костях характеризуется болезненностью симфиза и крестцово-подвздошных сочленений. Жалобы обычно возобновляются после следующей беременности. У небольшой части пациенток сохраняются серьезные жалобы.
К каким врачам обращаться, если возникает боль в тазовых костях
РевматологТравматолог
Онколог
Гематолог
Хирург
Малоподвижный образ жизни и сидячая работа приводят к тому, что болит тазовая кость. Ноющие и простреливающие проявления боли не только лишают человека способности полноценно выполнять свою будничную работу, но и могут лишать сна . Почему болят тазовые кости, какие патологии могут провоцировать боль, и как с ними бороться, разберем далее.
Причины
Неприятные ощущения в тазобедренном суставе могут быть двух типов:
- Острые – возникают спонтанно, отличаются сильными, простреливающими и сковывающими движение, болями.
- Хронические – проявляются периодически, имеют относительно невысокую интенсивность, напрямую связаны с наличием хронических воспалительных и дегенеративных процессов в тазу.
Если рассматривать этиологию происхождения болей, их условно можно разделить на две подгруппы:
- Патологические – вызваны наличием патологических и дистрофических процессов костной ткани, а также близ лежащих органов.
- Непатологические – возникают в результате воздействия внешних факторов, не связанных с болезнями.
В первую группу можно включить такие заболевания, как:
- артрит;
- артроз;
- новообразования;
- воспаление сухожилий;
- травмы тазобедренного сустава;
- наличие воспалительных процессов соединительной ткани.
Эти заболевания постепенно разрушают тазобедренный сустав, лишая человека способности безболезненно передвигаться.
 Непатологические причины могут быть связаны с такими факторами, как:
Непатологические причины могут быть связаны с такими факторами, как:
- наличие лишнего веса;
- сильные физические нагрузки;
- сидячая работа;
- неправильное скудное питание;
- малоподвижный образ жизни, лишенный любых физических нагрузок.
Артрит
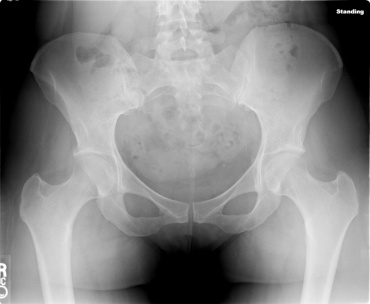 Болезнь определяется наличием воспалительного процесса тазобедренного сустава
, при котором хрящевая ткань разрушается, а кости в сочленении сдавливают друг друга. В зависимости от того, что именно спровоцировало воспаление, артрит можно разделить на такие виды, как:
Болезнь определяется наличием воспалительного процесса тазобедренного сустава
, при котором хрящевая ткань разрушается, а кости в сочленении сдавливают друг друга. В зависимости от того, что именно спровоцировало воспаление, артрит можно разделить на такие виды, как:
Вид боли
Боль резкая, острая, простреливающая и ограничивающая движения. Человеку больно ходить, приседать, а повышенные нагрузки в виде прыжка или поднятия тяжестей вообще невыполнимы.
Локализация
Боль нарастает в области паха, после чего распространяется в бедро, иррадиируя в колено и поясницу.
Диагностика
Первоначально хирург или травматолог осматривают больного, оценивая такие важные показатели, как:
- Характер, интенсивность и продолжительность боли.
- Наличие хромоты и болезненности в паху при ходьбе.
- Сопоставляют длину конечностей.
Помочь выявить причину патологии помогают лабораторные анализы мочи и крови, указывая на наличие воспалительного процесса, а также его возбудителя.
При наличии подозрения на инфекционную природу артрита производится пункция синовиальной жидкости сустава, которую исследуют и выявляют тип возбудителя, что позволит в дальнейшем подобрать соответствующее лечение.
Оценить состояние сустава и поставить заключительный диагноз способны такие методы аппаратной диагностики, как:
- Рентгенография.
- МРТ и КТ
- УЗИ тазобедренного сустава.
- Контрастная артрография.
Туберкулинодиагностика производится только в том случае, когда есть предпосылки и подозрения на наличие туберкулеза , который мог послужить толчком в развитии артроза.
Лечение
 Избавиться от артрита непросто. Лечение должно быть комплексным и многосторонним. Главная задача – выявить первопричину и устранить ее, после чего избавиться от последствий воспалительного процесса. Медикаментозная терапия включает прием таких препаратов, как:
Избавиться от артрита непросто. Лечение должно быть комплексным и многосторонним. Главная задача – выявить первопричину и устранить ее, после чего избавиться от последствий воспалительного процесса. Медикаментозная терапия включает прием таких препаратов, как:
- НПВС: Кетопрофен, Кеторолак, Нурофен, Ибупрофен – снимают отечность, воспаление и боль.
- Миорелаксанты – помогают успокоиться и расслабиться, а также снять напряжение мышц.
- Антибиотики – борются с патогенной микрофлорой: Цефтриаксон, Цефазолин.
- Хондропротекторы и витаминные комплексы, укрепляющие костную ткань и способствующие восстановлению хрящевой.
- Крема и мази с обезболивающим эффектом для наружного применения.
При наличии невыносимых болей могут использоваться внутрисуставные инъекции с сильными обезболивающими препаратами.
В том случае, когда консервативное лечение не принесло результатов, может потребоваться операция, в результате которой удаляются поврежденные участки сустава.
В качестве вспомогательных методов широко применяется физиотерапия:
- Грязевое лечение.
- Сухое тепло.
- Лазреное воздействие.
- Электрофорез.
На момент лечения важно снизить двигательную активность, а также минимизировать любые нагрузки.
Артроз
Коксартроз, возникающий в хряще сустава, отличается от артрита тем, что не имеет инфекционной природы . Чаще всего дистрофические процессы запускаются тогда, когда в организме возникает сбой обменных процессов, в результате чего хрящевая ткань не получает должного питания. Деформирующий артроз определяется сужением суставной щели, при котором нарушается целостность и анатомическое положение хрящевых менисков. Коксартроз в 95% всех случаев развивается у людей после 70 лет, когда замедляются все обменные процессы, а хрящевая ткань перестает быть эластичной.

Вид боли
Боль ноющая, простреливающая. Может возникать как при движении (при сидении), так и в состоянии покоя.
Локализация
Неприятные ощущения возникают в области самого сустава, паха и всего бедра.
Диагностика
Выявить наличие дистрофических процессов в суставе можно с помощью таких методов исследования, как:
- Рентгенография тазобедренного сустава.
- Развернутый анализ крови.
- МРТ и КТ.
Лечение
Поскольку при запущенных стадиях коксартроза высока вероятность проявления сильных болей, первоначальная терапия направлена именно на их купирование. Для этих целей используют следующие группы медикаментов:
- Ненаркотические анальгетики.
- Опиоидные анальгетики.
- Спазмолитики.
- Внутрисуставные инъекции с обезболивающими препаратами.
Дальнейшее лечение зависит от степени выраженности патологии, а также от возраста пациента.
В любом случае врач назначает НПВС (нестероидные противовоспалительные средства), которые способны снять воспаление и уменьшить болевой синдром. Также важны хондропротекторы, помогающие восстановить поврежденные хрящевые клетки. При наличии сбоя обменных процессов используют специальные медикаменты, помогающие восполнить дефицит минералов и витаминов, а также нормализовать их внутриклеточный обмен.
После купирования боли и первых признаках прогресса, в качестве вспомогательного способа лечения используют физиотерапию, которая включает следующие направления :
- Магнитотерапия.
- Электрофорез с лекарствами.
- Компрессы с лечебной грязью и белой глиной.
- Массаж.
Если боли в тазовых костях менее выражены, показана лечебная физкультура, помогающая увеличить приток крови к поврежденному суставу, что ускорит его регенерацию.
В том случае, когда сустав разрушен полностью, производят его хирургическое удаление и замену на имплант, что позволит человеку полноценно передвигаться в дальнейшем.
Бурсит
 Бурсит – это воспалительный процесс околосуставной сумки тазовой кости
, который развивается на фоне попадания и развития патогенной микрофлоры, травм и сильных физических перенапряжений. Чаще всего бурсит диагностируется у женщин после 35 лет. В группу риска попадают женщины с избыточным весом и наличием повышенной двигательной активности, а также спортсмены-тяжелоатлеты.
Бурсит – это воспалительный процесс околосуставной сумки тазовой кости
, который развивается на фоне попадания и развития патогенной микрофлоры, травм и сильных физических перенапряжений. Чаще всего бурсит диагностируется у женщин после 35 лет. В группу риска попадают женщины с избыточным весом и наличием повышенной двигательной активности, а также спортсмены-тяжелоатлеты.
Вид боли
Боль острая, простреливающая, пульсирующая, с ощущением жара на внешней стороне бедра. Боль усиливается при сгибании и разгибании тазобедренного сустава.
После минования острой фазы бурсита, боль становится менее интенсивной, но охватывает область поясницы, паха и колена.
Локализация
Отмечаются жгучие боли в тазовой части, а также паху и самом бедре. При длительном сидении на твердой поверхности в неподвижном положении человек может ощущать скованность движений.
Диагностика
Чтобы с точностью диагностировать бурсит и отличить его от артрита и артроза используют:
- Рентгенография – при бурсите покажет наличие воспалившегося участка бурсы, без вовлечения в воспалительный процесс костей сустава.
- Анализ крови на наличие возбудителей артрита.
- Пункция синовиальной жидкости, забор которой производится под контролем аппарата УЗИ.
Также важно осмотреть больного, пропальпировав больное место. При наличии бурсита наружная сторона тазобедренного сустава будет более уплотненной, горячей и болезненной при прикосновении. В отдельных случаях может подниматься температура тела до отметки 38°С, и держаться все время, пока производится лечение.
Лечение
Неинфекционный бурсит, причины возникновения которого не связаны с патогенными микроорганизмами, лечится при помощи НПВС, покоя, обезболивающих препаратов, компрессов. Достаточно произвести пункцию бурсита, чтобы полностью удалить скопившуюся жидкость. После этого в полость образовавшегося мешка вводят склеротические препараты, вызывающие склеивание стенок бурсы.
Инфекционный бурсит требует использования антибактериальной терапии, подобранной по результатам пункции.
Тендинит
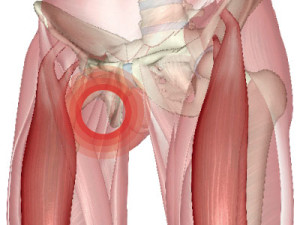 Это заболевание характеризуется воспалительным процессом сухожилий
, которые располагаются близко к тазобедренному суставу. В зависимости от места локализации тендинит может иметь два направления:
Это заболевание характеризуется воспалительным процессом сухожилий
, которые располагаются близко к тазобедренному суставу. В зависимости от места локализации тендинит может иметь два направления:
- Тендосиновит – воспалительный процесс синовиальных выстилок.
- Тендобурсит – воспаление сухожильной сумки.
Развивается тендинит по причине микротравмы тазобедренного сустава, повышенных нагрузок, а также снижения тонуса сухожилий.
Вид боли
Простреливающая, острая боль промеж ногами, которая усиливается при малейших движениях. Кожа вокруг очага воспаления может покраснеть, а также иметь температуру, на несколько градусов выше, нежели имеет остальное тело.
Локализация
В подвздошной кости, растекаясь в промежность и поясницу, охватывая заднюю часть бедра.
Диагностика
Самые точные результаты проявляет магнитно-резонансная томография, но при ее отсутствии диагностика может производиться при помощи рентгенограммы. Также необходимо сдать мочу и кровь, чтобы определить причину появления тендинита.
Лечение
Для купирования острой боли используют инъекции глюкокортикостероидов, которые вводят непосредственно в область сухожилия. Дальнейшее лечение происходит с использованием следующих лекарств:
- НПВС: Нурофен, Наклофен, Диклофенак (в виде мази для наружного применения).
- Анальгетики: Анальгин, Кеторол, Темпалгин.
В качестве физиотерапевтических процедур используют следующие:
- грязевые компрессы;
- ударно-волновая терапия;
- лазерная терапия;
- электрофорез;
- фонофорез.
В крайне тяжелых случаях, когда в подвздошной кости нарастают дегенеративные процессы, производится хирургическая операция, при которой пораженную часть сухожилия иссекают.
При необходимости производится трансплантация сухожилия.
Вирусные заболевания
 Некоторые вирусы, попадающие в организм, помимо привычного насморка и увеличения температуры могут провоцировать обширные очаги воспалений
именно в области тазобедренного сустава. Вирус гриппа, стрептококк и стафилококк наиболее легко проходят клеточные барьеры, оседая в костной ткани. Поэтому важно своевременно лечить любые простудные заболевания, не допуская, чтобы воспалительный процесс перешел в хроническую форму.
Некоторые вирусы, попадающие в организм, помимо привычного насморка и увеличения температуры могут провоцировать обширные очаги воспалений
именно в области тазобедренного сустава. Вирус гриппа, стрептококк и стафилококк наиболее легко проходят клеточные барьеры, оседая в костной ткани. Поэтому важно своевременно лечить любые простудные заболевания, не допуская, чтобы воспалительный процесс перешел в хроническую форму.
Вид боли
При вирусах может заболеть не только тазобедренный, но и все суставы организма. Отмечается ломота, ноющая боль, которая усиливается при движении или лежании справа (или слева), в зависимости от локализации очага воспаления.
Локализация
Область тазобедренного сустава с иррадиированием в колени и поясницу.
Диагностика
Наличие патогенной микрофлоры, оказывающей пагубное воздействие на тазобедренный сустав, можно определить при помощи развернутого анализа крови и анализа мочи.
Лечение
Боль в костях таза пройдет только тогда, когда будет устранена первопричина – патогенные вирусы и бактерии. Для этого по результатам анализов выявляют возбудителя, назначая подходящую антибактериальную терапию.
Неприятную ломоту костей помогут устранить НПВС в форме Ибупрофена и Нурофена.
Травмы
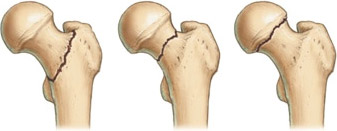 Самыми опасными и болезненными травмами тазобедренного сустава являются:
Самыми опасными и болезненными травмами тазобедренного сустава являются:
- Перелом шейки бедра.
- Разрыв губы вертлужной впадины.
- Вывих бедра.
Все эти состояния крайне опасны для жизни , поскольку тазобедренный сустав имеет довольно сложное строение и выполняет многогранные функции, следовательно, в данном случае требуется незамедлительная медицинская помощь.
Вид боли
Боль острая, интенсивная, насыщенная. В большинстве случаев может провоцировать болевой шок.
Локализация
Болят кости между ног, бедра. Боль отдает в пах, поясницу и икроножную мышцу.
Диагностика
Первоначально доктор осматривает таз пациента, определяя степень боли и место локализации. Далее производится рентгенография, которая отображает состояние костей сустава. В спорных ситуациях может потребоваться помощь МРТ-диагностики.
Лечение
Больному дают обезболивающее, чтобы купировать болевой синдром. После этого тазобедренный сустав ставят в правильное анатомическое положение, фиксируя его в неподвижном положении.
Дальнейшее лечение заключается в приеме обезболивающих и противовоспалительных медикаментов, а также комплексных витаминов, с высоким содержанием кальция, магния, фосфора.
Опухоли
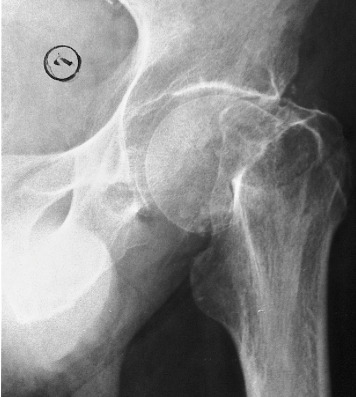 Рак тазобедренного сустава – самая опасная патология
, характеризующаяся появлением крупных новообразований в костной ткани, которые провоцируют формирование метастаз в близлежащие ткани и органы. Ему предшествуют такие патологии, как:
Рак тазобедренного сустава – самая опасная патология
, характеризующаяся появлением крупных новообразований в костной ткани, которые провоцируют формирование метастаз в близлежащие ткани и органы. Ему предшествуют такие патологии, как:
- Хондросаркома тазобедренной кости.
- Саркома.
- Опухоль Юнга.
Вид боли
Изначально боль проявляется периодически, приступами.
При прогрессировании болезни боль становится постоянной, но менее интенсивной.
Локализация
Боль сосредоточена в паху и бедренной части, а также в промежности.
Диагностика
Новообразования диагностируются и визуализируются на рентгенограмме, но самым точным остается МРТ. С его помощью можно оценить не только наличие опухоли, но и выявить стадию рака, а также оценить размеры и другие параметры.
Лечение
Лечение рака производится при помощи химотерапии, которая направлена на уничтожение злокачественных клеток и остановку их роста. Этот процесс крайне болезненный, длительный и не всегда обладает положительным результатом. В случае, если пациент обратился за помощью сразу и у него диагностированы начальные стадии рака, прогнозы на выздоровление самые благоприятные.
При наличии активного роста опухоли может производиться хирургическое удаление, после чего назначается химиотерапия и лучевая терапия.
Заболевания кровеносной системы
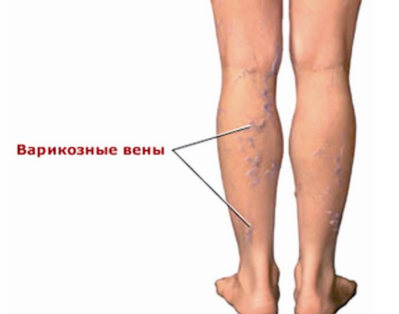 Варикоз – это болезнь, при которой снижается эластичность стенок крупных сосудов
, при котором, увеличивается их просвет и теряется способность к полноценному сокращению. Эта патология может быть одной из причин, когда болят кости таза с обоих боков.
Варикоз – это болезнь, при которой снижается эластичность стенок крупных сосудов
, при котором, увеличивается их просвет и теряется способность к полноценному сокращению. Эта патология может быть одной из причин, когда болят кости таза с обоих боков.
Не менее опасен и тромбоз вен, который определяется наличием кровяных сгустков в просветах сосудов, которые препятствуют нормальному кровотоку.
Тромбоз может привести к тому, что некоторые части тазобедренного сустава не получают полноценное питание, что является причиной развития дистрофических процессов.
Вид боли
Ноющая, тупая боль.
Локализация
Область паха, бедро, поясница.
Диагностика
Если рентгенограмма не показала изменений в костной ткани сустава, производят УЗИ, при котором можно разглядеть наличие тромбов и варикозного расширения вен.
Лечение
Особо крупные тромбы и растянутые стенки сосудов иссекают, сшивая сосуды между собой. Важно применять специальные медикаменты, разжижающие кровь, что необходимо для предотвращения развития рецидива.
Генетические заболевания
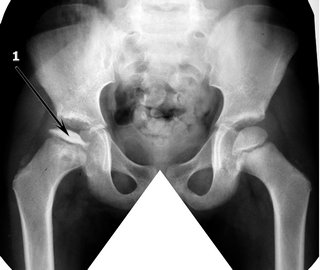 Синдром Легга-кальве-Пертеса – заболевание головки тазобедренного сустава (артроз), которое имеет генетическую предрасположенность. Чаще всего встречается у мальчиков. Выявляется в первый год жизни, чему предшествует ярко выраженная дисплазия.
Синдром Легга-кальве-Пертеса – заболевание головки тазобедренного сустава (артроз), которое имеет генетическую предрасположенность. Чаще всего встречается у мальчиков. Выявляется в первый год жизни, чему предшествует ярко выраженная дисплазия.
Некроз может иметь различные формы и степени тяжести, что определяется разными видами боли.
Вид боли
Тупая, ноющая боль, которая усиливается при любых движениях в области сустава.
Локализация
Тазобедренный сустав.
Диагностика
Диагноз ставят на основе рентгенографии.
Лечение
Лечение длительное и многогранное. Включает не только медикаментозную терапию, но и физиотерапевтические процедуры, направленные на снижение компрессии сустава.
Другие причины
Также неприятные ощущения могут быть вызваны такими причинами, как:
- ПМС у женщин, что объясняется изменением гормонального фона.
- Вынашивание плода, особенно в последнем триместре беременности, когда на тазовое дно оказывается наивысшая нагрузка.
- Ненормированные физические нагрузки, когда человек вынужден переносить и поднимать тяжелые грузы.
В каком случае немедленно к врачу?
 В том случае, когда болело в тазу сильно и никакие лекарства не помогают снять болевой синдром, необходимо обратиться к специалисту. Также следует особенное внимание обратить на такие симптомы, как:
В том случае, когда болело в тазу сильно и никакие лекарства не помогают снять болевой синдром, необходимо обратиться к специалисту. Также следует особенное внимание обратить на такие симптомы, как:
- Отек бедра и промежности.
- Изменение цвета кожи возле бедра, покраснение или наоборот, беление.
- Нарушение естественного положения конечности.
- Появление хромоты и чувства, что одна нога короче другой.
- Появление гематом и увеличение температуры бедра.
Выявить причины самостоятельно практически невозможно , поэтому при проявлении таких симптомов нужно незамедлительно обратиться к доктору.
Первая помощь
До того момента, как врач осмотрит больного, важно сохранять неподвижное положение тела , чтобы снизить нагрузку на сустав. Можно принять любой анальгетик, чтобы снизить боль. Категорически запрещено наступать на больную конечность, что может лишь усилить травматизм близ лежащих тканей. Уменьшить болезненные ощущения можно при помощи холодного компресса на область тазобедренного сустава.
Таким образом, неприятные ощущения в тазу могут проявляться по множествам причин. Самая опасная для жизни – это онкология, которая дает о себе знать только на 2-3 стадии, когда шансы на излечение и жизнь не более 45%. Поэтому не стоит терпеть боль и заниматься самолечением.
Поход к врачу и назначение полноценного комплексного лечения является самым оптимальным решением проблемы.
Вконтакте
Таз - расположенная в основании позвоночника часть скелета человека, обеспечивающая прикрепление к туловищу нижних конечностей, а также являющаяся опорой и костным вместилищем для ряда жизненно важных органов. Основу таза образуют две тазовые кости, крестец и копчик, соединённые суставами пояса нижних конечностей в костное кольцо, внутри которого образуется полость, заключающая внутренние органы. До 16-18 лет кости (подвздошная, лобковая и седалищная) соединены хрящами. Впоследствии происходит окостенение и указанные кости срастаются между собой, образуя тазовую кость.
Таз является основанием для позвоночного столба и образует вместе с ним функциональное единство. От таза со всех сторон поднимаются к позвоночному столбу и грудной клетке мощные мышцы и связки. Отличные от других суставов крестцово-подвздошные суставы находятся между клиновидным крестцом и медиальным краем каждой подвздошной кости. Подвздошная сторона покрыта фиброзным хрящом, а крестцовая - более толстым гиалиновым. Нижняя часть каждого сустава располагается в переднезадней плоскости, а верхняя часть идет косо, при этом подвздошная кость частично перекрывает латеральную часть крестца сзади.
При рассмотрении спереди верхняя треть (верхняя задняя) является фиброзным суставом (синдесмозом), представленным в виде коротких пучков между бугристостью подвздошной кости и крестцом. Эти связки - одни из самых прочных связок всего человеческого тела и служат осью, около которой происходят движения крестцово-подвздошного сустава. Нижние две трети (передние, нижние) сустава являются синовиальным суставом. Кости соединены между собой дорсальными и вентральными крестцово-подвздошными, крестцовобугорными, крестцово-остистыми и подвздошно-поясничными связками, которые сильно ограничивают движения. Так как общая подвижность между костями таза невелика (4-10°), крестцово-подвздошный тугоподвижный сустав вместе с симфизом обеспечивает эластическую буферную функцию таза. Интересно то, что отсутствуют мышцы, которые специфически приводили бы в движение этот сустав.
Парные тазовые кости спереди соединяются при помощи лобкового симфиза, а сзади прикрепляются ушковидными поверхностями к одноимённым образованием крестца, образуя парные крестцово-подвздошные суставы. Каждая из тазовых костей в свою очередь образована тремя составляющими: подвздошной костью, седалищной костью и лобковой костью, тела которых на наружной поверхности образуют вертлужную впадину - суставную ямку для головки бедренной кости.
Причины появления боли в тазу разнообразны. Они включают в себя травму, воспалительные заболевания тазобедренного сустава и сухожилий, могут проявляться как локальные проявления системных заболеваний, а так же инфекционные процессы, поражающие сам сустав или околосуставные анатомические образования. Стоит отметить также значимую роль хронических воспалительных процессов в органах малого таза, приводящих, как правило, к спаечному процессу.
Состояние женских половых органов после аборта характеризуются частыми внутренними спазмами. Каждый орган держится на нескольких мышцах и связках, которые могут быть спазмированы. И последствия отнюдь не исчерпываются болями. Например, принудительное смещение матки при аборте провоцирует глубокий спазм всех шести связок, которыми она крепится к скелету. В результате матка не возвращается в исходное положение, причем в отдельных случаях происходит скручивание ее сосудов и нервов. Как показывают исследования, при новой беременности это может вызвать кислородную недостаточность и задержку развития плода. Остеопат (мануальный терапевт) мягкими техниками избавит от напряжений в тазу, уравновесит органы малого таза, улучшит кровообращение и снимет застойные явления в тазу.
Синдром грушевидной мышцы является также довольно частой находкой при диагностическом обследовании остеопатом (мануальным терапевтом). Данная мышца играет большую роль в обеспечении нормальной жизнедеятельности женского организма. Грушевидная мышца начинается от крестца и крепится к бедренной кости. Со спазмированием и фиброзами этой мышцы часто связаны тупые ноющие боли в крестце, пояснице, ягодичной области, усиливающиеся при приседании на корточки. Кроме того, спазмирование грушевидной мышцы может служить причиной целого ряда других заболеваний, в частности, геморроя и артроза тазобедренных суставов (спазмированная мышца сжимает сустав, затрудняя его работу, что ведет к развитию заболевания). Спазмирование и фиброз грушевидной мышцы создают трудности при родах. Дело в том, что родовой канал плотно прилегает к крестцу, поэтому сокращения грушевидной мышцы играют важную роль при родах, подталкивая и поворачивая головку плода. Тем самым обеспечивается естественный здоровый процесс родов. Если же грушевидная мышца фиброзирована, головка плода долго стоит в одном положении, что грозит повреждением его мягких тканей и другими осложнениями. При родах грушевидная мышца травмируется, что служит причиной развития ее фиброза в послеродовой период. Поэтому каждой женщине целесообразно до и после родов посетить остеопата. Напряжение грушевидной мышцы легко определяется специфическими тестами при исследовании. С помощью остеопатических техник можно мягко и безболезненно ликвидировать спазм, а также обучить пациентку упражнениям на растяжение данной мышцы. Остеопат (мануальный терапевт) в процессе лечения эффективно снимет напряжение данной мышцы мягкими мышечно-энергетическими техниками и восстановит ее нормальный тонус, тем самым ликвидирует полностью болевой и мышечно-тонический синдромы.
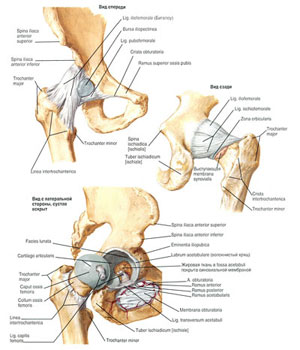
Суставные боли в тазобедренном суставе нетравматического характера обусловлены развитием таких заболеваний, как остеоартрит, остеоартроз, инфекционные артриты, нарушение кровоснабжения костей, формирующих сустав. Осложнения данных заболеваний обусловлены дегенеративными изменениями суставных поверхностей (повреждение хряща, патологические изменения синовиальной оболочки сустава, поражение околосуставных структур, снижение количества суставной жидкости), что ведет к развитию выраженного болевого синдрома и нарушению функции сустава.
При изнашивании тазобедренного сустава, истончение хряща и хрящевые фрагменты, флотирующие в суставе, могут вызвать воспаление внутренней поверхности сустава, что также вызывает боль. При полном отсутствии хряща обнаженная кость головки бедренной кости трется о кость тазовой впадины и вызывает даже более сильную боль. Боль, связанная с повреждением тазобедренного сустава не всегда беспокоит именно в области сустава, она может распространяться по всему бедру, спускаться на голень. И наоборот, боли в области тазобедренного сустава могут быть связаны с повреждением не сустава, а например, поясничного отдела позвоночника. Кроме боли пациентов часто беспокоит уменьшение подвижности сустава (скованность) - нарушается сгибание бедра, страдают его боковые движения. Это происходит из-за того, что бедро и колено имеют перекрестную иннервацию. Значительные заболевания тазобедренного сустава могут также приводить к хромоте и одна нога кажется короче другой. При прогрессировании заболевания тазобедренный сустав может становиться тугим и менее подвижным. Движения после длительного сидения могут быть особенно болезненными. Боль в тазу может быть связана с повреждением различных его структур или рядом расположенных тканей (костей, хряща, сухожилий, мышц, фасций и др.).
Своевременное лечение у остеопата (мануального терапевта) позволит предотвратить развитие дегенеративно-дистрофического процесса в тазобедренном суставе и обменных нарушений в окружающих его тканях (фиброзирование), что поможет избежать всех вышеуказанных неблагоприятных последствий данной патологии.
Боли и их причины по алфавиту:
боль в тазовых костях
Таз (лат. pelvis) - расположенная в основании позвоночника часть скелета человека, обеспечивающая прикрепление к туловищу нижних конечностей, а также являющаяся опорой и костным вместилищем для ряда жизненно важных органов.
Основу таза образуют две тазовые кости, крестец и копчик, соединённые суставами пояса нижних конечностей в костное кольцо, внутри которого образуется полость, заключающая внутренние органы. До 16-18 лет кости (подвздошная, лобковая и седалищная) соединены хрящами. Впоследствии происходит окостенение и указанные кости срастаются между собой, образуя тазовую кость.
Парные тазовые кости спереди соединяются при помощи лобкового симфиза, а сзади прикрепляются ушковидными поверхностями к одноимённым образованием крестца, образуя парные крестцово-подвздошные суставы. Каждая из тазовых костей в свою очередь образована тремя составляющими: подвздошной костью, седалищной костью и лобковой костью, тела которых на наружной поверхности образуют вертлужную впадину - суставную ямку для головки бедренной кости.
Причины появления боли в тазовых костях разнообразны. Они включают в себя травму, воспалительные заболевания тазобедренного сустава и сухожилий, могут проявляться как локальные проявления системных заболеваний, а так же инфекционные процессы, поражающие сам сустав или околосуставные анатомические образования.
Боль в тазовых костях может быть связана с повреждением различных структур таза или рядом расположенных тканей (костей, хряща, сухожилий, мышц, фасций и др.).
При каких заболеваниях возникает боль в тазовых костях:
Основные причины боли в тазовых костях:
1. Боль в тазовых костях (оссалгии) и суставах могут быть связаны с перетренированностью при занятиях спортом, со сменой погодных условий или с какой-либо другой причиной.
2. Опухоли тазовых костей, для которых самый характерный симптомы – боль в тазовых костях. В большинстве случаев со временем симптомы постепенно становятся более тяжёлыми. Первоначально боль в костях может присутствовать либо ночью, либо во время деятельности. В зависимости от скорости роста опухоли, у больных могут быть симптомы в течение нескольких недель, месяцев или лет, прежде чем они обращаются за медицинской помощью. В некоторых случаях, опухоль может ощущаться как на кости, так и в тканях вокруг кости. Это наиболее характерно для гистиоцитомы или фибросаркомы, но может сопровождать и другие опухоли костей. Кости могут ослабевать вследствие наличия опухоли, что приводит к переломам после незначительных травм или вовсе без них, а также от простой опоры на пораженные кости. Могут быть такие симптомы, как лихорадка, озноб, ночное потоотделение и потеря веса, но они менее распространенны. Эти общие симптомы появляются после распространения опухоли в другие ткани организма.
3. Боль в тазовых костях нередко является признаком болезни системы крови. Болезненные ощущения могут возникать спонтанно, но обязательно выявляются при поколачивании по кости. Данные проявления характерны при заболеваниях костного мозга, остром лейкозе, хроническом миелолейкозе, эритремии, миеломной болезни.
- Миеломная болезнь - злокачественная опухоль костного мозга. Избирательная локализация: позвоночник, плоские кости, кости таза, ребра. Мужчины болеют чаще в возрасте 50-70 лет. Характерен длительный бессимптомный период (5-10-15 лет), после чего увеличивается СОЭ, наблюдается протеинурия, парапротеинемия.
Для миеломной болезни характерны: мучительная боль в костях, патологические переломы, компрессионные переломы позвонков (хр радикулиты, сдавление спинного мозга), гиперкальциемия.
Для острого лейкоза характерны: общая слабость, утомляемоять, неопределенная боль в костях, непостоянный субфебрилитет, увеличение периферических лимфатических узлов, селезенки.
Для хронического миелолейкоза характерны следующие симптомы: слабость, боль в котях, потливость, увеличены печень и селезенка, осложнение инфекционными процессами.
Для лимфомы Ходжкина характерны: безболезненные увеличенные лимфатические узлы шеи, подмышек или паха; сохраняющаяся лихорадка; чувство усталости; необъяснимая потеря веса; зуд кожи и сыпь;
небольшие участки кожи; боль в костях; опухоль в брюшной полости; увеличенная печень или селезенка.
4. Злокачественные опухоли тазовых костей:
- Для меланомы характерны: изменения кожи, изменения бородавок, выпуклости на коже, в том числе изменения размеров, формы, цвета и текстуры, кровотечения.
Боль в костях и суставах может быть в результате проводимого лечения рака груди и приема медикаментов, источником которой является не опухоль, либо в результате метастатического распространения рака на костную ткань.
5. Инфекционные болезни:
- Боль в костях характерна для туберкулеза тазовых костей чаще локализуется в позвонках и является, как правило, результатом диссеминации туберкулезной инфекции из старых очагов, чаще легких.
Остеомиелит тазовых костей носит гематогенный характер, сопровождается лихорадкой, болями в костях, изменениями в крови (анемия, нейтрофильный лейкоцитоз). Подозрение на остеомиелит может базироваться на анамнестических указаниях на травматические эпизоды, предшествующие развитию клинической симптоматики.
6. Метаболические болезни костей - это всегда результат нарушений образования или резорбции костной ткани, что приводит к главному симптому – боли в костях. Возможные причины этих нарушений:
- Дефицит минеральных веществ в пище, нарушение их всасывания в кишечнике либо нарушение их захвата костной тканью.
- Дефицит или нарушения метаболизма витамина D.
Боль в костях ног при ходьбе и в спине может быть признаком остеомалации (размягчения костей) - нехватки витамина Д, которая ослабляет кости и иногда может быть ошибочно принята за остеопороз. Даже если в вашем организме имеется достаточное количество кальция, ему необходим витамин Д для того, чтобы строить кости или поддерживать их состояние. Возникновение дефицита витамина Д наиболее вероятно у людей, которые потребляют мало молока, страдают заболеваниями почек, печени или сахарным диабетом, принимают противосудорожные препараты или редко бывают на солнце.
Дефицит тиамина, или витамина B1, сопровождается, наряду с прочими симптомами, ощущением жжения и покалывания в ступнях и икрах и мышечными судорогами в ногах. Причина этих болей состоит в том, что без тиамина нервы в ступнях ног и кистях рук начинают разрушаться и в конце концов могут погибнуть. При недостатке других витаминов группы В в нервах могут возникать ложные болезненные «вспышки» и боль при сдавливании прилегающими сухожилиями или костями.
Безусловно, эти же заболевания нервов могут быть вызваны другими причинами, в первую очередь, злоупотреблением алкоголем, диабетом и однообразными движениями. Однако некоторые врачи считают, что даже в том случае, когда проблема не связана с недостаточным питанием, некоторые поливитамины группы В могут быть полезны.
Избыточная секреция паратгормона, Т3 или кортизола.
Паратиреоидная остеодистрофия, генерализованная остеодистрофия, генерализованная фиброзная кистовидная остеодистрофия. Гормональноактивная опухоль околощитовидной железы, вызывающая дистрофию костной ткани. В основе поражения костей лежит дистрофический процесс, связанный с нарушением минерального обмена. Эти изменения исчезают после удаления опухоли околощитовидной железы. Болеют женщины в возрасте 30-40 лет. Опухоль развивается в одной из околощитовидных желез, нередко имеет атипичную локализацию (за грудиной). Гормональная активность аденом разная, что обусловливает различную интенсивность проявления заболевания. В ранних стадиях отмечают неопределенную боль в костях, мышечную слабость, повышенную утомляемость, головную боль. Позднее наблюдают потерю аппетита, тошноту, боль в животе, могут быть упорные поносы. Иногда на первом плане симптомы почечнокаменной болезни. Обнаруживаются различные деформации костей: утолщения, бугристости или искривления, которые приводят к укорочению конечности и хромоте. В некоторых случаях клинические проявления начинаются с патологического перелома. Последующие переломы могут протекать безболезненно.
Действие лекарственных средств, в том числе гормонов.
Длительная обездвиженность либо недостаточная физическая активность, замедляющие образование костной ткани.
Возрастное угнетение функции остеобластов.
Врожденные нарушения синтеза коллагена.
Болезнь Педжета (деформирующий остит) характеризуется локальными поражениями скелета и обусловлена нарушениями ремоделирования костной тани. При этом происходит усиленная резорбция остеокластами и компенсаторное повышенное образование новой костной ткани. Процессы резорбции и новообразования приводят к нарушению архитектоники костной ткани. Основными клиническими проявлениями болезни Педжета являются следующие:
- боль в пораженных тазовых костях;
- костные деформации (нижние конечности, позвоночник);
- вторичный остеоартроз;
- переломы;
- неврологические нарушения (компрессионные нейропатии, глухота, головокружение);
- рентгенологические признаки (перестройка костного рисунка, деформации, утолщение пораженных отделов костей);
- повышение активности щелочной фосфатазы в крови.
7. Переломы костей таза.
- Перелом подвздошной кости.
- Перелом вертлужной впадины.
- Перелом лобковой кости.
- Множественные переломы пояснично-крестцового отдела позвоночника и костей таза.
- Переломы других и неуточнённых частей пояснично-крестцового отдела позвоночника и костей таза.
При травмах таза необходимо немедленно обратиться к врачу специалисту для своевременной диагностики и лечения проблемы.
8. Многие женщины начинают жаловаться на боль в тазовых костях спустя какое-то время после родов. Это симфизиолиз. Синдром состоит из собственно симфизиолиза, разрыва симфиза и боли в тазовых костях или симфиза. Симфизиолиз характеризуется расхождением между двумя лобковыми костями и нестабильностью. Острый разрыв симфиза очень болезнен, и в этом случае необходимы покой и тазовый бандаж. Боль в тазовых костях характеризуется болезненностью симфиза и крестцово-подвздошных сочленений. Жалобы обычно возобновляются после следующей беременности. У небольшой части пациенток сохраняются серьезные жалобы.
К каким врачам обращаться, если возникает боль в тазовых костях:
Вы испытываете боль в тазовых костях? Вы хотите узнать более детальную информацию или же Вам необходим осмотр? Вы можете записаться на прием к доктору Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно. симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Если Вас интересуют еще какие-нибудь симптомы болезней и виды боли или у Вас есть какие-либо другие вопросы и предложения – напишите нам , мы обязательно постараемся Вам помочь.




