Как растянуть связки на голеностопе не больно. Инфекционные заболевания голеностопного сустава. Повреждения ахиллова сухожилия
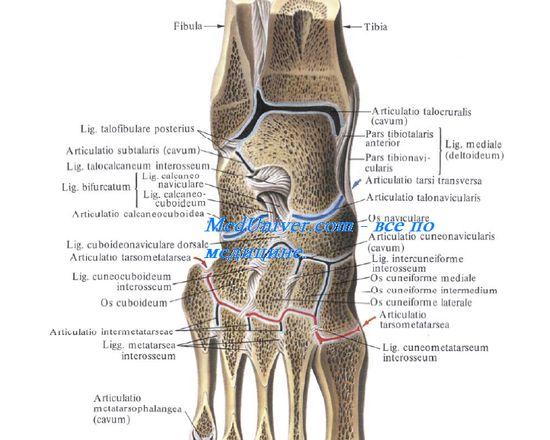
Понимание анатомического устройства связочного аппарата голеностопного сустава критично для правильной диагностики и лечения. Повреждение связочного аппарата голеностопного сустава одна из самых частых травматических причин обращения к врачу. Хроническая боль в области голеностопа наиболее часто является следствием несостоятельности какой либо из связок.
Связки голеностопа могут быть разделены на 3 основные группы: латеральная (наружная) группа, дельтовидная связка (внутренняя группа), группа связок межберцового соединения.
Наружная группа связок голеностопного сустава.
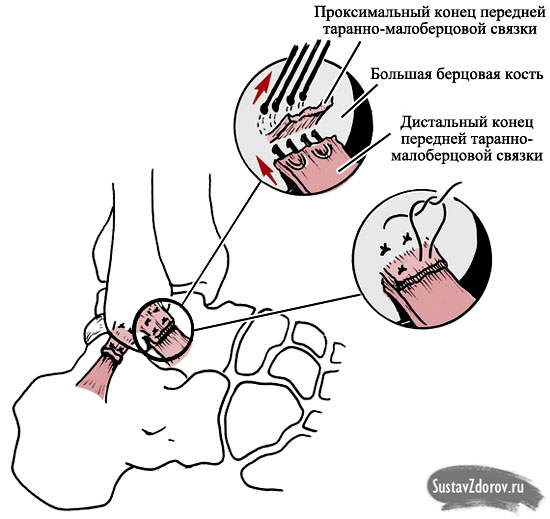
Передняя таранно-малоберцовая связка.
Является наиболее часто повреждаемой связкой голеностопного сустава. Играет важную роль в ограничении переднего смещения таранной кости и подошвенного сгибания стопы. Связка располагается в непосредственной близости от суставной капсулы и часто представлена двумя пучками. Пучки разделяются сосудистыми ветвями от малоберцовой артерии.
Передняя таранно-малоберцовая связка берёт начало от переднего края малоберцовой кости в 10 мм от её вершины. В нейтральном положении стопы она направлена строго горизонтально и прикрепляется к телу таранной кости в его проксимальной части сразу на границе с суставной поверхностью. Ширина прикрепления к таранной кости 6-10 мм.
При подошвенном сгибании стопы нагруженным оказывается верхний пучок сухожилия, при тыльном сгибании наоборот - только нижний пучок.
Пяточно-малоберцовая связка.
Берёт своё начало непосредственно ниже передней таранно-малоберцовой связки. Часто обнаруживаются связывающие эти связки волокна. В нейтральном положении стопы идёт книзу и слегка кзади, направляясь к своему месту прикрепления на наружной поверхности пяточной кости. Связка имеет круглое сечение, в диаметре 6-8 мм, протяжённость 20 мм. При этом практически на всём своём протяжении пяточно-малоберцовая связка оказывается покрыта сухожилиями малоберцовых мышц.
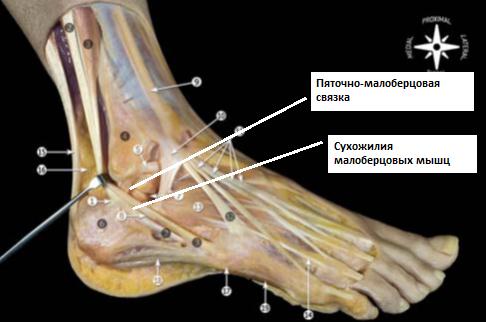
Пяточно-малоберцовая связка отделена от суставной капсулы, но имеет задняя стенка синовиального влагалища малоберцовых мышц покрывает её практически на всём её протяжении.
В 1\3 случаев пяточно-малоберцовая связка оказывается соединена с таранно-пяточной связкой. Изолированные разрывы пяточно-малоберцовой связки встречаются крайне редко. Наиболее часто происходит одновременное повреждение передней таранно-малоберцовой и пяточно-малоберцовой связок.
Пяточно-малоберцовая связка остаётся в напряжении и при тыльном и при подошвенном сгибании стопы, она расслабляется в положении вальгуса стопы и наиболее сильно напряжена в положении варуса стопы.
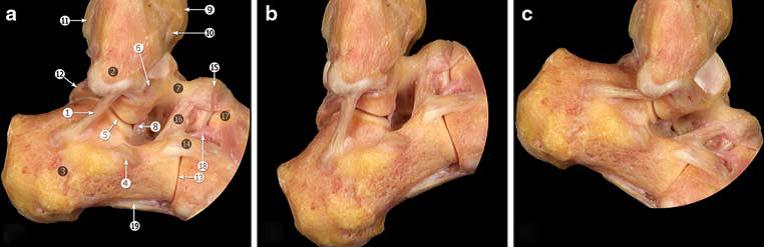
Пяточно-малоберцовая связка принимает практически вертикальное положение при тыльном сгибании стопы и горизонтальное при подошвенном сгибании стопы.
Задняя таранно-малоберцовая связка.
Расположена горизонтально, берёт начало от внутренней поверхности малоберцовой кости и прикрепляется к задне0наружной поверхности таранной кости. В нейтральном положении стопы связка расслаблена, и оказывается напряжённой при тыльном сгибании стопы.
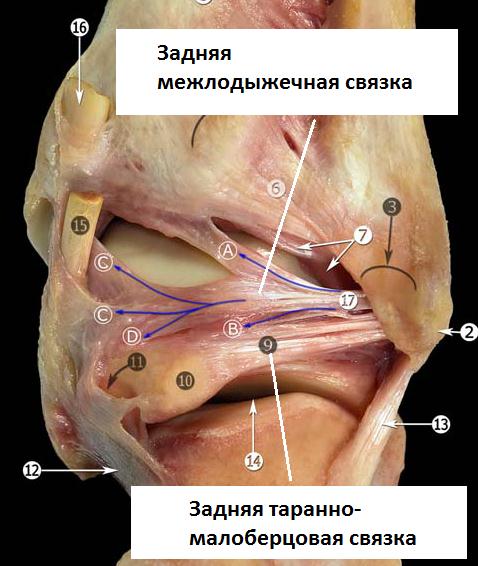
Благодаря своему многопучковому стороению задняя таранно-малоберцовая связка прикрепляется к широкому основанию по всей задне-наружной поверхности таранной кости, к наружному отростку таранной кости, и к треугольной кости.
В непосредственной близости располагается задняя межлодыжечная (интермаллеолярная) связка. Представляя из себя тонкую соединительно-тканную пластинку, задняя межлодыжечная связка имеет разнообразное анатомическое строение, представлена несколькими разно-направленными пучками. Также как и задняя таранно-малоберцовая связка она может быть повреждена при форсированном тыльном сгибании стопы.
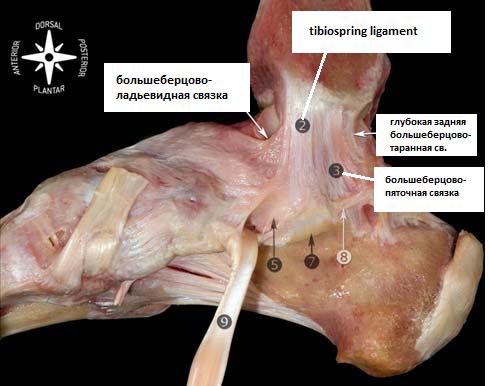
Дельтовидная связка.
Большинство авторов подразделяют медиальные коллатеральные связки на два слоя - поврехностный и глубокий. Milner и Soams выделяют следующие основные пучки дельтовидной связки: Поверхностный слой - tibiospring, tibionavicular, глубокий слой - глубокая задняя большеберцово-таранная связка. А также 3 дополнительных пучка: поверхностные - поверхностная большеберцово-таранная св., большеберцово-пяточная св., передняя глубокая большеберцово-таранная св. В ряде ситуаций удаётся выделить все шесть основных пучков, но их расположение сильно варьирует в пределах анатомической нормы, а часть пучков может вообще отсутствовать в отдельных случаях. Поэтому данная классификация условна и представляет скорее научный чем клинический интерес.
Группа связок межберцового соединения.
Голеностопный сустав образован тремя костями: таранной, большеберцовой и малоберцовой. Большеберцовая и малоберцовая кости формируют вилку, или паз, внутри которого двигается блок таранной кости. Соединение берцовых костей является синдесмотическим и обеспечивает определённую подвижность. При тыльном сгибании стопы межберцовая щель расширяется, малоберцовая кость поднимается вверх и ротируется вовнутрь. При подошвенном сгибании наоборот, - опускается и ротируется кнаружи. Межберцовые связки препятствуют избыточному перемещению малоберцовой кости кнаружи, кзади, кпереди, а также ограничивают её ротацию.
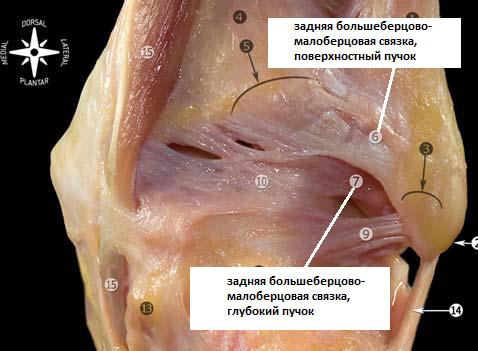
Передне-нижней большеберцово-малоберцовой связки. Она соединяет передне-наружный бугорок большеберцовой кости (бугорок Chaput’s) и передний бугорок малоберцовой кости (бугорок Wagstaffe’s). Задне-нижняя большеберцово-малоберцовая связка соединяет задний бугорок большеберцовой кости (бугорок Volkmann’s) и заднюю поверхность наружной лодыжки. Она является наиболее мощным компонентом межберцового синдесмоза.
Помимо этих, расположенных кпереди и кзади от берцовых костей структур, непосредственно между ними находятся: поперечная большеберцово-малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка.
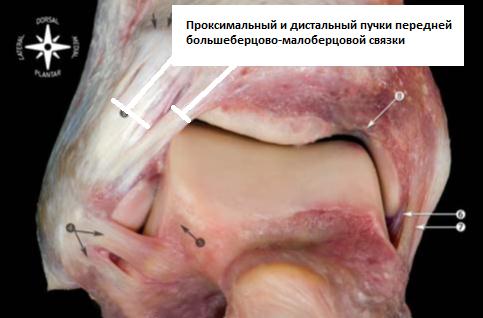
Межкостная большеберцово-малоберцовая связка представляет собой множественные короткие жёсткие волокна, являющиеся по сути продолжением межкостной мембраны. Её роль в стабилизации синдесмоза расценивается авторами анатомических исследований по разному. Некоторые придают её первостепенное значение, другие считают, что она не несёт важной роли.
Понимание строения связочного аппарата голеностопного сустава является основополагающим в диагностике и лечении травм данной области. Оценка механизма травмы позволяет предположить возможное развитие последующей нестабильности или формирование импиджмент-синдрома. Оперативное лечение данной патологии невозможно без чёткого знания топографической анатомии основных связочных структур.
При подготовке статьи использованы материалы Pau Golano, anatomy of the ankle ligaments, 2010.
Голеностопный сустав является важным механизмом, состоящим из костно-мышечно-сухожильных образований, благодаря слаженной работе которых не только обеспечивается каждое движение стопы, но и регулируется вертикальная устойчивость человека. Сустав регулирует широкий диапазон движений, выполняемых стопой, воспринимает и смягчает импульсы от подошвы при движении или прыжках, обеспечивает маневренность движения человека. Однако, именно эта часть ноги, представляющая собой область между голенью и стопой наиболее уязвима к различным механическим повреждениям и заболеваниям инфекционно-воспалительной природы. Потерянное время после первых проявлений симптомов нарушения нормальной работы сустава усугубляет ситуацию и может привести к развитию хронических болезней, например артрита.
Внешний вид и элементы голеностопного сустава
Структура голеностопного сустава
Голеностопный сустав представляет собой систему связей мышц, костей и сухожилий, обеспечивающую распределение нагрузки, передаваемой опорно-двигательной системой человека на стопу, поступательное и вращательное движения ноги при перемещении или испытываемых нагрузках.
Внешний вид костной части сустава
В анатомии сустава принято выделять группы парных отделов, такие как внутренний и наружный; передний и задний. Строение голеностопного сустава представляет собой переднюю часть, являющуюся тыльной стороной стопы, и заднюю, расположенную в районе сухожилия ахиллесовой пяты. Верхнее ограничение области голеностопа проходит на расстоянии 8 см над различимой выпуклостью со стороны внутренней поверхности, носит название медиальной лодыжки.
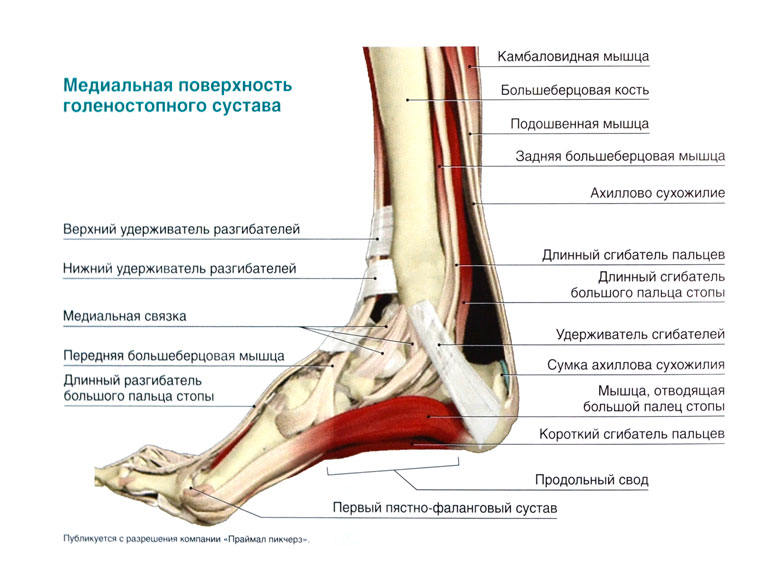
Что представляет собой медиальная часть голеностопа
Линия, расположенная между латеральной лодыжкой, расположенной с противоположной от медиальной части является анатомической границей разделяющей голеностоп и стопу человека.
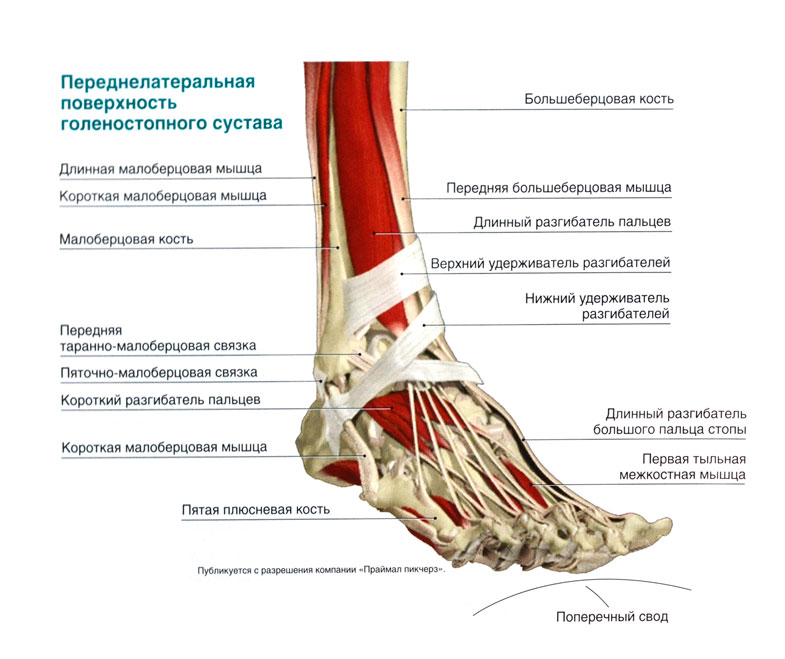
Так выглядит передняя латеральная часть голеностопа
Структура голеностопного сустава представляет собой подвижный узел суставного образования, состоящий из:
- таранной;
- пяточной;
- большой берцовой;
- малой берцовой кости.
Анатомия устройства большой берцовой и малой берцовой костей, имеющих на концах утолщение, позволяют ограничивать таранную кость в верхней и боковых частях. Кости в месте окончания представляют собой ямку в виде вогнутого образования с одной стороны и выпуклой части, являющейся головкой сустава с другой. Нижний конец большой берцовой кости имеет дугообразную форму, его анатомия включает в себя отросток на внутренней стороне и два отростка, называемых лодыжками в передней и задней части большой берцовой кости.
Передний и задний выступы суставной поверхности составляют поверхность внутренней лодыжки, причем передний элемент характеризуется большими размерами по сравнению с задним. Связка, имеющая дельтовидную форму вместе с системой мышц, обеспечивающих движение сустава, соединяется с лодыжкой без участия суставных элементов со стороны внутренней части структуры. На внешней поверхности, со стороны, расположенной противоположно к дельтовидной связке расположен выполняющий защитные функции хрящ.
Система связок и мышц голеностопа
Функцией связок является удерживание костей и обеспечение их определенного расположения относительно друг друга. Их анатомия представляет собой скопления волокон в виде пучков, расположенных таким образом, чтобы с одной стороны не затруднять движение костных структур при выполнении действия; с другой стороны обеспечивать прочность фиксированного положения костей. Гибкость, присущая связкам позволяет им обеспечивать выполнение движений сгибания и разгибания с необходимыми параметрами амплитуды. Структура голеностопного сустава включает связки, которые находятся с обеих сторон боковых поверхностей сустава, с внутренней стороны его анатомию представляет дельтовидная связка. Внешнюю сторону голеностопа составляют пяточная,-берцовая, передняя, задняя таранно малоберцовая связка.
Связка между костями соединяет большие берцовые и малые берцовые элементы, задний нижний комплекс мышц и сухожилий ноги в комплексе с поперечным элементом предотвращают чрезмерную амплитуду вращения ступни во внутреннем направлении. Вращение во внешнем направлении, превышающее физиологически обусловленные лимиты, ограничивает нижняя передняя межберцовая связка. Таранно-малоберцовая связка в нижней части переходит в пяточно-малоберцевую. Дельтовидная связка вместе с таранной малоберцовой и малоберцовой пяточной группой мышц выступают в качестве элементов, соединяющих кости голеностопного сустава человека.
Структура связок голеностопного сустава имеет устройство двухслойной сумки, в которой костные ткани заключены между пространством мышц, приводящих в движение ноги. Одной из выполняемых суставом задач является обеспечение плотного прилегания мышц к кости, другим его назначением является производство пластичной массы, служащей в качестве наполнителя полостей.
Голеностопный сустав снабжается кровью при помощи трех артерий, образующих ветвление на сеть более мелких элементов в области суставной капсулы. Отток крови по венам обеспечивается находящейся внутри и вокруг сустава системой сосудов. Ветвление сети кровоснабжения позволяет эффективно доставлять питательные вещества и кислород к клеткам структуры и отводить по системе вен кровь, отдавшую полезные вещества.
Выполняемые функции
- Голеностопный сустав выполняет равномерную передачу массы всего тела человека по площади ступни. Структура голеностопа обеспечивает амортизацию резких воздействий и сотрясений, испытываемых поверхностью стопы при ходьбе и беге и предаваемой через хрящ на сустав и далее на верхнюю часть ноги человека.
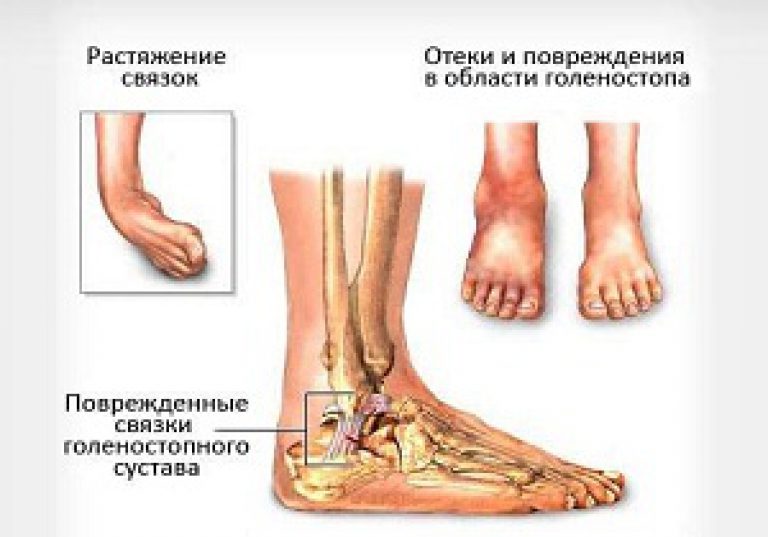
Наиболее частые травмы голеностопа
- Слаженная работа частей голеностопа делает возможной устойчивость тела в вертикальном положении при ходьбе, обеспечивает плавность движений при подъёме или на спуске. Перемещение стопы в обе стороны в вертикальном направлении обеспечивает лодыжка, а за движение в боковые области отвечает соединение пяточной и таранной костей.
- При перемещении по неровной поверхности анатомия мышцы голеностопа позволяют ей осуществлять своевременное напряжение и релаксацию волокон для сохранения устойчивости тела человека, в плоскости вертикальной оси.
Голеностопный сустав способен выполнять вращение вокруг собственной оси с амплитудой 60-90° и оси, описывающей радиус вокруг внешней части лодыжки.
Болезни голеностопа
Обратите внимание: Голеностопный сустав, ввиду своей анатомии соединяющей вместе множество элементов является наиболее уязвимым участком ноги, как раз из-за большого количества частей, входящих в его состав. Теория надежности гласит, что чем больше элементов содержит система, тем меньше вероятность ее безотказной работы. Это суждение в полной мере относится к голеностопу, содержащему большое количество структур, подверженных влиянию разных уязвимостей. Его наиболее распространенными болезнями являются:
- Перелом лодыжки представляет собой одно из самых распространенных травмоопасных событий, происходящее в случае неразвитых связок при осуществлении резкого движения внутрь или наружу голеностопа. В случае, когда повреждается голеностопный сустав, человеку невозможно, опираться на поврежденную конечность, ввиду острой боли, область сосредоточения нарушения опухает.
- Тендинит представляет собой воспалительные процессы в районе ахиллова сухожилия, которые проявляются в виде болевых симптомов, возникающих при ходьбе или беге. Заболевание представляет опасность ввиду возможных осложнений в виде нарушения целостности тканей сухожилий, возможности возникновения артрита.
- Артрит представляет собой хронический воспалительный процесс в районе голеностопа и соседних суставов, возникновение которого может быть вызвано действием множества факторов. Воспалительные процессы характеризуются тем, что не обязательно являются следствием повреждения целостности сустава. Особенно отчетливо болевые симптомы артрита проявляются в ночное время суток, днем проявляется при нагрузке на голеностоп, например при хождении. Симптомы болезни усиливаются в процессе обувания и при перемещениях по лестнице.
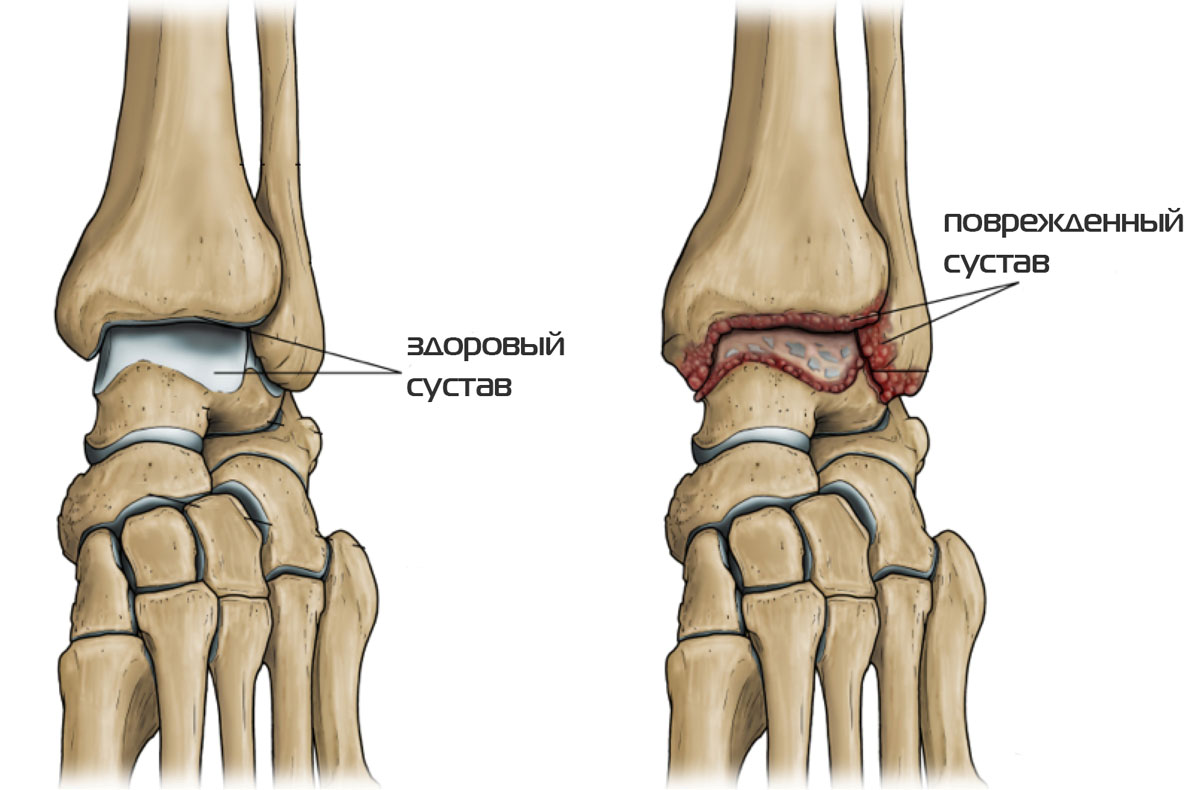
Как проявляет себя артрит голеностопа
- Деформирующий артроз является крайне опасным заболеванием, поскольку в случае несвоевременного начала терапии может приводить к потере мобильности, ограничение в возможности перемещения и инвалидности человека. Развивается этот тип артроза на фоне ранее перенесенных травм областей таранной, большой берцовой костей или повреждении внутренней и наружной лодыжек. В случае повреждения костей, возможно образование на них поверхности с неровным рельефом. При контакте такой кости с другими элементами в суставной области нарушается плавность движения и скольжение сустава, высока вероятность возникновения опухоли и изменения походки человека.
- Растяжение связок поражает голеностопный сустав, его основным симптомом является отечность, возникающая вследствие излияния крови во внутренние и внешние части стопы.
Растяжение связок голеностопного сустава
- Остеоартроз представляет собой уменьшение подвижности сустава из-за наличия травмы хрящевых тканей со стороны внутренней поверхности сустава.
При любых нарушениях работы необходимо снизить нагрузку на голеностопный сустав, в зависимости от степени тяжести болезни нужно провести его иммобилизацию. Для выполнения точной диагностики и назначения мер по терапии болезни нужна консультация у специалиста, который по внешним признакам, описанию симптомов болезни и при проведении рентгена, МРТ или ультразвукового исследования определит степень повреждения структур сустава и назначит лечение.
Видео. Как восстановить голеностоп после травмы
Голеностоп является одним из наиболее важных органов, точнее системой связи мышц, костей и сухожилий, обеспечивающих не только вертикальную устойчивость человека, но и его маневренность, выполнение стопой необходимых функций. К другим функциям сустава относятся обеспечение вращения плоскости ступни в нескольких направлениях и амортизация нагрузок, испытываемых ногами человека при ходьбе и беге. Повреждение одного из множества органов, входящих в состав этой системы, может привести к иммобилизации и даже инвалидности. Очень важен своевременный и правильный уход за травмированной поверхностью ноги и профилактика возможных повреждений, включающая, например, использование бандажа при опасности ее повреждения.
Травмы голеностопного сустава и ахиллова сухожилия являются часто встречающимися повреждениями опорно-двигательного аппарата. Нередко из-за них возникает длительная потеря трудоспособности и инвалидность. Голеностопный сустав – это сложное анатомическое образование, которое состоит из костной основы, связочного аппарата с окружающими нервами, сосудами и сухожилиями трех групп мышц. Костная основа голеностопного сустава составлена дистальными концами болыпеберцовой и малоберцовой костей, которые охватывают блок таранной кости в виде вилки.
Повреждения голеностопного сустава
Чаще всего повреждения голеностопного сустава сопровождают переломы его костных элементов, нарушение целости связочного аппарата, вывихи и подвывихи стопы. Возникновение повреждений голеностопного сустава возможно от непрямого или прямого действия травмирующей силы. От непрямого действия травмирующей силы может возникнуть абдукционно-эверсионное (пронационное) или аддукционно-инверсионное (супинационное) повреждение. Первая разновидность повреждений может возникнуть тогда, когда травмирующей силой стопа в вилке голеностопного сустава поворачивается кнаружи, отводится и пронируется. В случае противоположного направления действия травмирующей силы возникают аддукционно-инверсионные (супинационные) повреждения, когда отмечается приведение, супинирование и поворот кнутри стопы в вилке голеностопного сустава.
Повреждения голеностопного сустава могут быть свежими или застарелыми. Свежие травмы бывают открытыми и закрытыми. Повреждения голеностопного сустава относятся к свежим, если срок травмы составляет от 10-ти до 20-ти дней. Соответственно, травма считается застарелой, если после получения повреждения прошло более 20-ти дней. Среди застарелых повреждений выделяется группа повреждений, которые сопровождают выраженный посттравматический артроз голеностопного сустава.
Диагностика травмы голеностопного сустава
Проведение диагностики травмы голеностопного сустава осуществляется, исходя из характера механизма травмы, рентгенологического обследования, выполненного в двух проекциях, и клинической картины. Иногда, чтобы уточнить повреждение связочного аппарата голеностопного сустава, проводится специальное рентгенологическое обследование, когда стопе придается положение, которое напрягает необходимые для обследования связки, что отчетливо может быть выявлено на рентгенограммах. Иногда чтобы диагностировать заболевание, производят артрографию, с помощью которой возможно определение повреждения капсулы и связок голеностопного сустава.
Повреждения ахиллова сухожилия
Ахиллово сухожилие является самым крепким и самым толстым из сухожилий тела человека. Возникновение повреждения сухожилия возможно тогда, когда нагрузка, приходящаяся на сухожилие, не соответствует его прочности, а также в случае резкого сокращения мышц или из-за прямого сильного удара, приходящегося на сухожилие.
Выделяется ряд биомеханических факторов, которые способствуют тому, чтобы могло повредиться сухожилие:
- наличие высокого свода стопы;
- наличие О-образного искривления ног;
- возникновение деформации пяточной кости;
- наличие недостаточной растянутости икроножных мышц и мышц задней поверхности бедра;
- наличие привычки наступать на заднюю сторону пятки;
- чрезмерный поворот внутрь стопы;
- возникновение ригидности (жесткости) пяточного сухожилия.
Ахиллово сухожилие может быть надорвано или растянуто. Обычно травма ахиллова сухожилия является результатом многочисленных незначительных повреждений. Воспалительный процесс, который начинается из-за мелких, незначительных травм, может сопровождать незначительный дискомфорт. Тогда для боли характерно обладание эпизодическим характером, и возможно ее появление в случае повышенных физических нагрузок. На фоне такого хронического воспалительного процесса отмечается уменьшение прочности волокон, снижение их эластичности, а в зонах микронадрывов возможно образование рубцов. Из-за сильной физической нагрузки в результате резкого движения может возникнуть полный отрыв сухожилия.
Наиболее часто повреждение ахиллова сухожилия в виде разрыва происходит в случае резкой внезапной нагрузки, к примеру, у спринтеров во время старта или во время прыжка, а также при резком сгибании стопы. При ударе возможно возникновение частичного повреждения. Вначале в области травмы появляется острая боль, отек, становится затруднительным или невозможным активное подошвенное сгибание.
Диагностика травмы ахиллова сухожилия
При разрыве ахиллова сухожилия с помощью рентгенографии нельзя получить каких-либо результатов, поскольку тканью сухожилий не задерживаются рентгеновские лучи. Но в некоторых случаях рентген способен косвенно указать на травму этого сухожилия, например, когда выявляется перелом кости голени. Для диагностики травмы ахиллова сухожилия в виде разрыва предусмотрено использование ультразвукового исследования и/или магнитно-резонансной томографии. С помощью МРТ также возможна диагностика растяжения ахиллова сухожилия.
Флегмона шеи, условия развития, виды и симптомы этого заболевания. Доброкачественная и злокачественная флегмона. Профилактика и лечение флегмоны шеи.
Лечение недостаточности мозгового кровообращения. Консервативное лечение. Методы лечения инсультов. Геморрагический и ишемический инсульт. Тромболитическая терапия.
С явлением скопления газов в кишечнике могут столкнуться абсолютно здоровые люди. Почему происходит скопление газов в кишечнике? Особенности питания и употребления напитков.
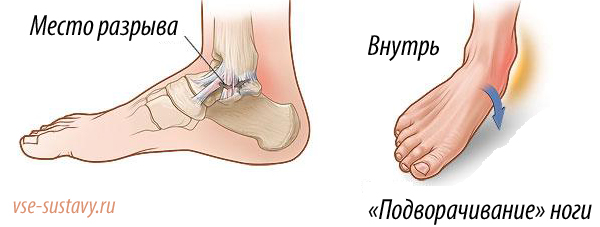
Связки представляют собой специальные пластины или тяжи, скрепляющие кости между собой и входящие в общую структуру суставов. Разрыв связок представляет собой крайне серьезную травму, вылечить которую народными средствами не получится. В зависимости от классификации разрыва, разнится лечение. Так при надрывах могут прописать медикаментозные способы лечения, однако зачастую, при сильных разрывах производят оперативное лечение, скрепляя разорванные концы связок.
Обратите внимание! Если вы порвали связки голеностопного сустава, незамедлительно обратитесь к врачу, самолечение может только ухудшить ситуацию.
Так в чем же причина разрыва связок и кто подвержен данному недугу больше всего? Одна из главных проблем — сидячий образ жизни и малоподвижность. За неимением достойных нагрузок, организм ленится, мышцы, связки и кости теряют свою крепость.
Причины поражения связок
Поражение связок часто происходит на фоне действия двух противоположных факторов:
МЫ СОВЕТУЕМ! Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ наши читатели успешно используют набирающий популярность метод быстрого и безоперационного лечения, рекомендованный ведущими немецкими специалистами по заболеваниям опорно-двигательного аппарата. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- активные занятия спортом;
- малоподвижный образ жизни.
В первом случае суставно-связочный аппарат постоянно испытывает высокие нагрузки при длительных тренировках высокой интенсивности. Неудачные прыжки, падения провоцируют проблемы со связками. Травмы подобного рода часто преследуют футболистов, лыжников, легкоатлетов, конькобежцев.
- Во втором случае недостаток движения снижает эластичность, ускоряет атрофию мышц и связок.
- Без достаточной нагрузки соединительная ткань истончается, становится рыхлой, не выдерживает даже минимальных нагрузок.
- Можно порвать связки, даже, подвернув ногу.
Ещё одна распространённая ситуация: повреждение связочного аппарата голеностопного сустава при хождении на высоких каблуках. Масса тела выше нормы усиливает тяжесть поражения. Если стопа подворачивается внутрь, весь вес передаётся на небольшой участок, при низкой эластичности тканей нередко происходит растяжение и разрыв связок.
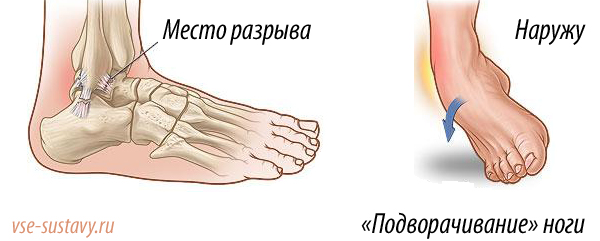
Одна из причин – сильный удар, вызывающий травму голеностопа. Одно из неприятных последствий: слабые связки часто рвутся.
Провоцирующие факторы:
- профессиональное занятие спортом;
- лишние килограммы;
- неудобная обувь, высокий каблук;
- деформация стопы: плоскостопие, косолапость;
- травмы голеностопного сустава;
- слабая эластичность связок по причине обменных нарушений либо низкой двигательной активности;
- дегенеративно-дистрофические изменения в отделах костно-мышечной системы у пожилых людей.
Симптоматика
Разрыв связок голеностопа имеет боле яркие признаки, чем растяжение. Пациента мучает острая боль в поражённой зоне, невозможно стать на проблемную ногу, сложно передвигаться без поддержки.
Существуют и другие признаки:
- отёчность поражённого участка;
- внутреннее кровоизлияние;
- голеностоп горячий на ощупь;
- покраснение кожных покровов над проблемной зоной.
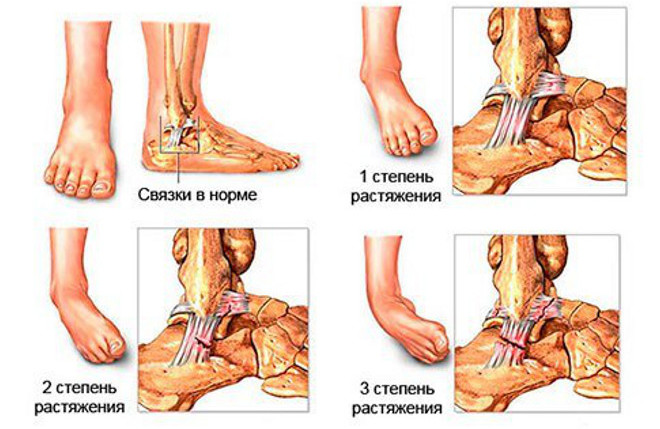
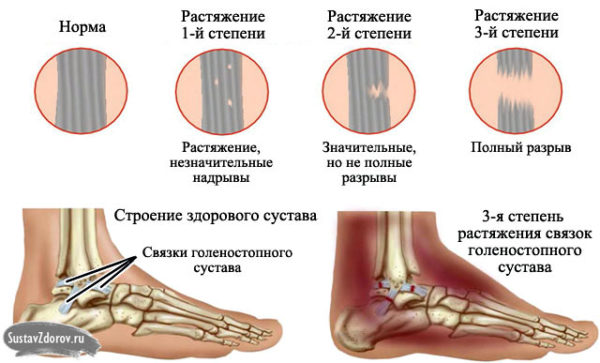
 Тяжесть симптоматики зависит от степени поражения связочного аппарата:
Тяжесть симптоматики зависит от степени поражения связочного аппарата:
- первая. Растяжение связок, разрыв тканей на небольшой площади. Небольшая припухлость, подвижность конечности сохранена, болевой синдром достаточно слабый;
- вторая. Разрыв затрагивает большую часть волокон в зоне голеностопа. Ощущается резкая боль, сложно передвигаться, отёчность отмечена в верхней части стопы и нижней части голени. Нередко появляется гематома;
- третья. Связки полностью разорваны, боль мучительная, резкая, происходит внутреннее кровоизлияние, отёк значительный, самостоятельное передвижение невозможно, требуется лечение в стационаре.
Описание признаков, характерных именно для поражения связочного аппарата голеностопа, приведены в таблице:
| Признаки и симптомы | Описание |
|---|---|
| Боль | Возникает резко, когда человек неправильно встает на стопу или подворачивает ее во время ходьбы, бега. Боль острая, по типу жжения, место максимальной локализации соответствует расположению поврежденной связки. По выраженности боли тяжело судить о степени повреждения. |
| Отек | В первые часы после травмы расположен в месте поврежденной связки, но не имеет четких очертаний. Через несколько часов он захватывает область всего голеностопа, прежде всего – зону лодыжки. Чем сильнее отек, тем больше разрыв. Отек сохраняется до 3–4 недель после травмы. |
| Гематома (синяк, подкожное кровоизлияние) | Сопровождает полный разрыв голеностопных связок. При растяжении или частичном повреждении волокон гематома выражена незначительно или отсутствует. Чем быстрее после травмы она появляется и чем больше ее размеры, тем тяжелее разрыв. |
| Нарушение функции голеностопа | При растяжении больные не могут ходить или хромают на травмированную ногу из-за боли. При частичных и полных разрывах даже попытки встать на стопу резко болезненны. Пальпация (ощупывание) поврежденной области также сопровождается болью. |
Симптомы разрыва связок голеностопного сустава
Что характеризует каждую степень повреждения?
І степень проявляется:
- - не столько болезненные, сколько неприятные ощущения при нагрузке на повреждённую конечность, быстрой ходьбе, беге, подъёме-спуске по лестнице;
- - отсутствие в покое неприятных ощущений;
- - едва заметное покраснение и лёгкая припухлость в месте сгиба голеностопного сустава на передней части стопы;
ІІ степень проявляет себя более болезненно:
- - интенсивные острые боли даже при медленной ходьбе по ровной поверхности;
- - ярко красная окраска голени в месте соединения со стопой;
- - отёчность сустава, делающая невозможной ношение обуви;
- - боль не стихает, когда конечность не движется;
- - желание пострадавшего ограничить либо исключить движение;
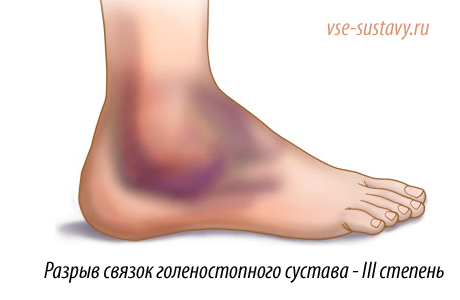 ІІІ степень
проявляется ярко:
ІІІ степень
проявляется ярко:
- - покраснение всего сустава, доходящее до середины голени;
- - гематомы, кровоизлияния в месте максимального травмирования;
- - кровоподтёки на лодыжке и голени;
- - сильная невыносимая боль;
- - невозможность движения даже при желании или необходимости;
При отрыве стопы от места крепления она повисает, продолжая голень, стать на ногу при этом невозможно.
Диагностика разрыва связок стопы проста:
- - врач анализирует наглядные симптомы;
- - определяет пострадавшую группу связок простым тестом на сгибание-разгибание стопы;
- - в сложных случаях необходим рентген снимок;
- - при самых тяжелых степенях травмы назначают компьютерную томографию для оценки повреждения мышечных волокон, целостности суставной сумки, хрящей и мелких косточек сустава;
Правила оказания первой помощи
Поражение голеностопа часто застаёт человека врасплох. Пострадавший и случайные свидетели травмы нередко не знают, что делать. Несвоевременная или неправильная помощь усиливает негативную симптоматику, пациент испытывает сильные боли.
Первая помощь: пять важных правил:
- ограничение подвижности. Зафиксировать голеностоп эластичным бинтом, отрезом ткани, шарфом, любым подручным средством. Важно забинтовать проблемную зону «восьмёркой», чтобы хорошо зафиксировать голеностоп. Нельзя слишком сильно сдавливать ткани;
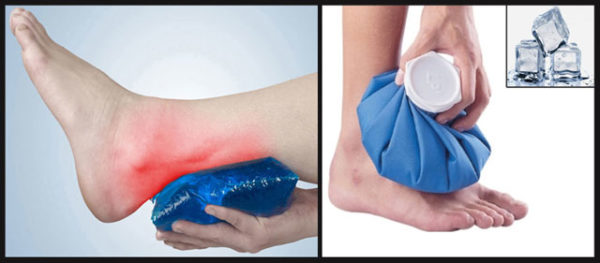
- холод на поражённый участок. Подойдёт пакет молока, холодная вода, лёд в тканевом мешочке, упаковка замороженных овощей;
- больную ногу нужно слегка приподнять: так снизится приток крови к поражённому участку;
- приём обезболивающего препарата. Подойдут любые анальгетики, которые есть у пострадавшего или окружающих, даже Анальгин;
- обращение в травмпункт или травматологическое отделение больницы. Чем раньше пациент попадёт на приём к доктору, тем меньше шансов для развития осложнений.
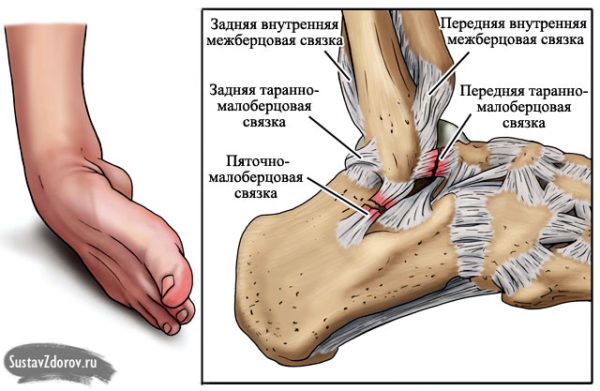
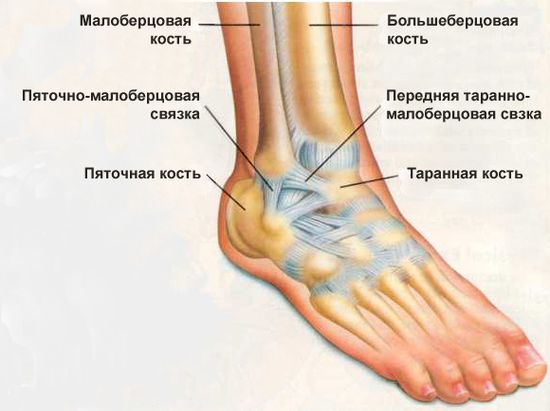
В области голеностопа расположены три вида связок:
- наружная группа – прикрепляются к наружной лодыжке;
- внутренняя группа – прикрепляются к внутренней лодыжке;
- межкостные связки – натянутые между большеберцовой и малоберцовой костями.

Виды связок в области голени
Диагноз «разрыв голеностопных связок» предполагает нарушение целостности одной или нескольких их групп. В зависимости от степени нарушения целостности связок определяют вид и тяжесть разрыва. Характеристики повреждений идентичны для всех видов суставов, они приведены в таблице:
| Степень повреждения | Виды изменений в связке и суставе |
|---|---|
| Первая – растяжение | Волокна растягиваются, утрачивают свою эластичность, но не разрываются и удерживают сустав. |
| Вторая – частичный разрыв | Нарушается целостность (пересечение) части волокон связки. Стабильность травмированного отдела сустава снижается. |
| Третья – полный разрыв | Все соединительнотканные волокна разрываются. Сочленение становится нестабильным (разболтанным), так как полностью утрачивает фиксацию в определенной зоне. |
| Остеоэпифизеолиз – особый вид повреждений связочного аппарата | Волокна соединительной ткани не повреждены или незначительно растянуты. Происходит отрыв краевого фрагмента кости, к которому они прикреплены. Полный разрыв связок голеностопа аналогичен по степени тяжести данному повреждению. |
Сколько времени заживает разрыв связок
- Если же был разрыв связок голеностопа второй степени, то лечение будет продолжаться около 3 недель. После нужно будет более плавно входить в обычный ритм жизни.
- При полном разрыве лечение затягивается на месяц-полтора, а после этого необходима 2-месячная реабилитация.
artrozamnet.ru
Методы и правила дальнейшего лечения
После осмотра голеностопа, рентгенографии, проведения МРТ травматолог устанавливает степень повреждения связочного аппарата. Терапия проводится по нескольким направлениям: устранение негативной симптоматики, предупреждение осложнений, восстановление целостности связочного аппарата. После заживления зоны разрыва восстанавливается функциональность голеностопа, нормализуется походка.
При активном кровоизлиянии, сильной отёчности требуется удаление излишков крови из проблемной зоны. Травматолог проводит пункцию голеностопного сустава. Для обезболивания применяется раствор Новокаина. При тяжёлых случаях требуется помощь хирурга.
Разрывы связок голеностопного сустава лечат такими методами, как:
- криотерапия. В данном методе к местам разрыва связок нужно прикладывать холодные компрессы или же кульки с замороженной жидкостью. Холод помогает сузить сосуды, это сокращает циркуляцию крови, сокращает болезненные ощущения и отеки. Такой метод - наиболее действенный в течение первых часов с момента травмирования;
- ношение давящих повязок и эластичных бинтов. Это помогает стабилизировать положение суставов и снять отеки. Бинты и повязки носят при выполнении физических нагрузок;
- поднятие ноги выше уровня сердца - снижает отеки и боли в области поврежденного сустава;
- нестероидные воспалительные препараты - ибупрофен, кеторолак, нимесулид. Их можно принимать как в виде таблеток, так и мазей;
- введение инъекций Лидокаина, новокаина и гидрокортизона. Они вводятся в область болезненного сустава и предназначены для снятия сильной боли и отечности;
- лечебная физкультура. После ношения повязок или гипса с целью разработки голеностопного сустава назначают выполнение упражнений. Комплекс лечебной гимнастики формирует лечащий врач, он при этом учитывает вид разрыва связок, степень тяжести разрыва и общее состояние пациента. Все предписанные врачом упражнение следует выполнять на регулярной основе, чтобы поврежденные связки восстановились как можно скорее;
- для ускорения процессов восстановления тканей через три дня после травмирования к суставу можно прикладывать тепло. Также полезны согревающие компрессы и мази для разогревания;
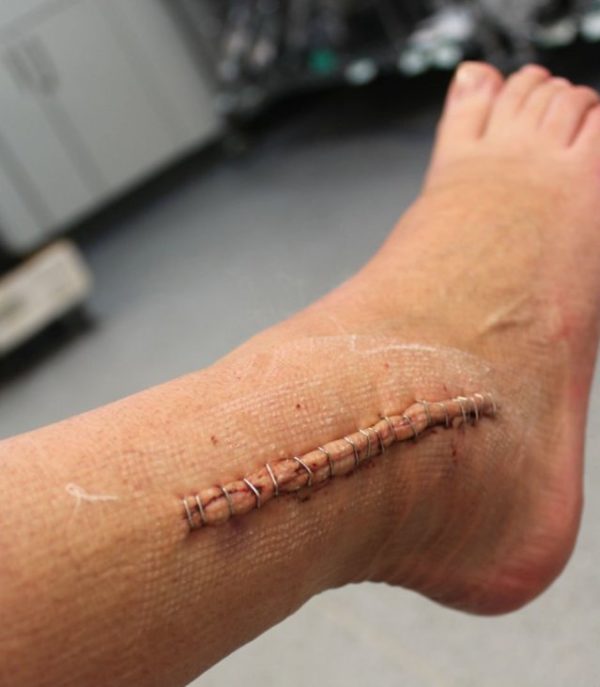
- при полном разрыве связок врач назначает операцию, в ходе которой сшиваются поврежденные связки;
- физиотерапия - лечение в данном случае проводится посредством УВЧ-терапии, диадинамического тока, парафиновых аппликаций. Это все помогает как можно быстрее восстановить ткани;
- массаж и мануальная терапия - они помогают сократить болезненные ощущения в области голеностопного сустава. Если массаж качественный, то восстановление происходит быстро.
Методы лечения частичного повреждения
Если травма связок частичная, то применяют медицинские средства , они предназначены для местного и внутреннего применения. Двигательная функция организма восстанавливается следующим образом:
Восстановительные мероприятия
Для того чтобы организм быстрее восстановился после повреждения связок голеностопного сустава, следует соблюдать диету , которая строится на потреблении белковых продуктов, в частности:
- мяса;
- мясных консервов;
- молочных продуктов и молока;
- рыбы;
- рыбьего жира;
- яиц и прочих белковых продуктов.
Белок нужен организму для восстановления поврежденных костных тканей. Организм восстанавливается две недели . В некоторых случаях лечение и период восстановления могут длиться и дольше.
Возможные последствия
Если человек получил травму голеностопного сустава, ему нужно вовремя обратиться к врачу, чтобы он предпринял все меры для эффективного лечения. Нужно соблюдать все предписания и рекомендации специалиста. Тугую повязку нужно носить и после окончания лечения еще некоторое время, она поможет не допустить повторное растяжение или разрыв связок. Повязки помогут быстрее восстановиться после травмирования и возобновить работу сустава .
- Если же пациент не будет соблюдать все рекомендации врача, то есть вероятность неправильного сращения.
- Это может спровоцировать развитие голеностопного артрита.
- Также при неправильном срастании сухожилий во время ходьбы человек может испытывать сильную боль и дискомфорт.
- Бывают и крайне тяжелые случаи, когда пациент теряет трудоспособность и становится инвалидом.
- Можно сделать такой вывод: если к травмированию сустава отнестись достаточно серьезно и не пренебрегать лечением, то шансы восстановиться очень высоки.
- Все правильно выполненные лечебные процедуры дают шанс очень быстро восстановиться после заболевания и вернуться к предыдущему образу жизни.
Сейчас вы имеете представление о данной разновидности травматичности и о его симптомах. Также вы имеете представление о природе этого синдрома
и методах его лечения. Здоровье следует беречь, даже после выздоровления не нужно перегружать суставы физическими нагрузками, чтобы не допустить повторного разрыва. Даже не рекомендуется долго гулять первое время, а чуть позже такие прогулки будут лишь полезны.
artrit.guru
Правильная фиксация поражённой зоны – обязательное условие для скорейшего выздоровления. Отсутствие подвижности в начальном периоде лечения, оптимальное давление на голеностоп необходимо для правильного сращивания тканей.
Вид давящей повязки зависит от степени повреждения:
- первая степень – стандартная 8-образная эластичная повязка;
- вторая степень с надрывом связок – гипсовая лонгета. Срок ношения – до десяти дней;
- третья степень – циркулярная гипсовая повязка. Длительность применения – от 14 до 21 дня.
Прикладывание к голеностопному суставу льда или любого другого источника холода сразу или в первые часы после получения травмы уменьшает боль и препятствует увеличению отека. Целесообразность охлаждения сохраняется на протяжении 14–18 часов.
Иммобилизация и фиксация
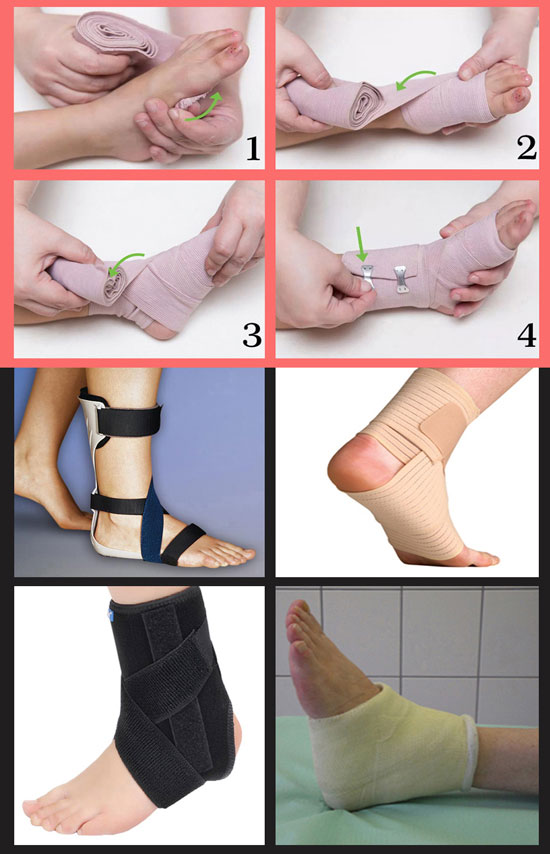
Сустав, в котором произошел разрыв связок, обязательно обездвиживают. Для голеностопа подходят такие методы фиксации:
- эластический бинт: показан при растяжении и в восстановительном периоде после частичных или полных разрывов, когда человек начинает ходить (через 2–4 недели после травмы);
- специальный ортез для голеностопного сустава – его используют по тем же принципам, что и эластический бинт;
- гипсовая повязка или лонгета – ее накладывают на 2–4 недели.
Фиксировать разрыв связок голеностопного сустава нужно для того, чтобы поврежденные ткани находились в одном положении – так они быстрее срастаются и восстанавливаются. Если иммобилизация будет неправильной или недостаточно продолжительной, это увеличит сроки восстановления.
Медикаменты
Лекарственные препараты при разрывах связочного аппарата голеностопа (как и любого другого сустава) имеют второстепенное значение. С целью обезболивания, уменьшения отека и воспаления назначают нестероидные противовоспалительные препараты:
- уколы: Кетанов, Диклоберл, Мовалис, Ревмоксикам;
- таблетки и капсулы: Диклофенак, Нимид, Имет, Ларфикс;
- гели и мази для нанесения на травмированную область: Диклак, Долобене, Ремисид, Фаниган, Фастум, Дип-рилиф, Гепатромбин.
sustavzdorov.ru
Лекарственные препараты
Задачи терапии:
- купировать боль;
- уменьшить отёчность;
- улучшить кровообращение на поражённом участке;
- снизить степень воспалительного процесса;
- ускорить заживление связок и мягких тканей.
Для лечения разрыва связок голеностопного сустава требуется комплексное воздействие:
- сильнодействующие нестероидные противовоспалительные составы (НПВС): Ибупрофен, Диклофенак, Индометацин, Нимесил, Найз;
- обезболивающие составы: Анальгин, Солпадеин, Ибупрофен, Парацетамол, при тяжести случая – Кетанов (не более пяти дней);
- инъекции Гидрокортизона и Новокаина в область голеностопа при сильных болях;
- мази и гели-ангиопротекторы. Препараты активизируют кровообращение, ускоряют рассасывание гематом, снижают отёчность проблемной зоны. Положительно влияют на мягкие ткани эффективные средства: Лиотон, Троксерутин, Троксевазин, Гепариновая мазь, Гель с конским каштаном, Венорутон;
- согревающие мази разрешены с третьего дня, первые 2 дня – только холод. Эффективные составы для местного нанесения: Финалгон, Капсикам, Випросал, Апизартрон;
- мази, гели с противовоспалительным, обезболивающим эффектом: Дип Рилиф, Диклак-гель, Вольтарен-эмульгель, Дик Хит, Аэсцин-гель.
Важно! Обработку мазями отёкшего, воспалённого голеностопа разрешено проводить только при целостности кожных покровов. Существует минимальный перечень местных средств, которые разрешено наносить на повреждённые участки. Один из препаратов – популярный бальзам Спасатель для заживления ран (на тюбик нанесены зелёные и белые полосы). Но это средство менее эффективно при растяжении и разрыве связок, чем ангиопротекторы, мази группы НПВС или разогревающие составы.
Повреждения І степени
или растяжения связок
происход
 ит на дому.
ит на дому.
Заключается оно в обеспечении щадящего режима, наложения фиксирующей повязки из эластичного бинта, нанесения на повреждённую поверхность противовоспалительных и против отёчных мазей и гелей.
Первые двое суток, следующие за травмой недопустимо применение разогревающих компрессов и мазей.
Напротив, используются мази охлаждающие :
- - Хлорэтил
- - Ментоловые гели
Они не снижают температуру поверхности кожи, а посредством анальгетиков, антикоагулянтов, ментола, спирта и эфирных масел охлаждают и обезболивают место травмы.
Однако нужно запастись терпением, потому что это займет немало времени – около месяца или больше при третьей степени, 14-20 дней при первой и второй. Причем придется стать пациентом травматологического отделения на время лечения, если волокна порвались полностью.
dlyasustavov.ru
Эти мази нельзя втирать, нужно наносить их лёгкими движениями без нажима.
Всасываемость гелей выше, чем мазей!
Мази обезболивающие и снимающие воспаление :
- - Троксевазин
- - Венорутон
Которые хорошо всасываются, не разогревают, а охлаждают место, на которое наносятся.
- Использовать их для компрессов на болезненные участки, меняя каждые 3-4 часа.
- Легко травмированный сустав, при условии, что он надёжно закреплён, не нуждается в полном обездвиживании.
- Допустима и даже необходима ходьба , но при условии, что полной опоры на голеностопный сустав и стопу не происходит.
- Для ходьбы в этот период можно использовать трость или костыли.
 Лечение с помощью природных средств лёгких растяжений голеностопа
Лечение с помощью природных средств лёгких растяжений голеностопа
- Натуральные продукты применяются как примочки и компрессы.
- Для снятия отёка можно применять компрессы из натурального молока или водки, отёк снимается максимум за 2 суток.
- Плотный слой бинта смачивается в молоке или водке и оборачивается вокруг голеностопного сустава.
- Накрывается полиэтиленом, затем слоем ваты или тёплой ткани (лучше шерстяной), хорошо, но не слишком туго прибинтовывать и держится 6-8 часов.
Примочки из луковой кашицы с поваренной солью (можно йодированной).
Две средние луковки измельчают в мясорубке (сок сохраняют), добавляют столовую ложку соли, размешивают, раскладывают между слоями марли и прикладывают к травмированному голеностопу в течение дня 5-6 раз на 1-1,5 часа.
Заживление наступает по истечении 10-14 дней.
Пострадавший может вернуться к жизни в нормальном ритме, но первое время лучше избегать чрезмерных нагрузок (пробежек, прыжков, подъёмов-спусков по лестнице).
Повреждения ІІ степени также часто происходит на дому.
Но повреждённый сустав в больнице или травмпункте предварительно фиксируют гипсовым лангетом, обеспечивающим суставу полную неподвижность.
Из медикаментов после снятия лангета назначаются обезболивающие мази с противовоспалительным и противоотёчным действием:
- - Бальзам «Санитас»
- - Гимнастогал
- - Гепариновая мазь.
 Завершают лечение согревающими мазями:
Завершают лечение согревающими мазями:
- - Финалгон
- - Скипидарная мазь
- - Меновазин
Для ускорения заживления серьёзно травмированных волокон назначаются физиотерапевтические процедуры:
- - УВЧ (лечение электрополем)
- - ЛФК
- - Тёплые расслабляющие ванны
Лечение может занять до трёх недель.
- Повреждения ІІІ степени , скорее всего, потребует госпитализации.
- Для снятия сильных болей применяют мощные обезболивающие средства.
- Для удаления из полости сустава крови и суставной жидкости проводится пункция, это предотвращает инфицирование сустава и его воспаление, а новокаин, введённый во время пункции, помогает снять боль сроком на сутки.
При полном разрыве связок голени и стопы требуется обездвиживание, для чего сустав надёжно фиксируют гипсовой повязкой на 3-4 недели.
Лечащий врач индивидуально подбирает медикаменты для лечения, упражнения для лечебной физкультуры и процедуры физиотерапии.
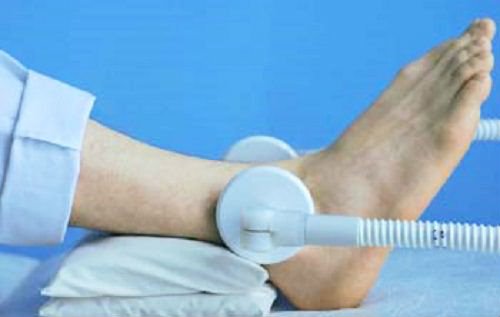
Физиотерапия
Процедуры ускоряют заживление проблемного участка, уменьшают отёчность, купируют воспаление, снижают болевые ощущения. Физиотерапевтическое воздействие начинается на второй день после травмы.
Эффективные процедуры:
- лечебные ванночки с лекарственными травмами, солевым раствором, хвойным экстрактом;
- прогревание УВЧ;
- аппликации с озокеритом и парафином;
- электрофорез с Гидрокортизоном;
- магнитотерапия;
- лечебный массаж.
Специальная гимнастика разрешена после удаления фиксирующей повязки. Дозированная нагрузка предупреждает атрофию мышц, улучшает кровообращение.
Сколько заживает травма
Поскорее восстановить состояние проблемного участка мечтает каждый человек, столкнувшийся с травмой голеностопа. Многих пациентов раздражают ограничение подвижности, эластичный бинт, анальгетики, физиопроцедуры, необходимость занятий в кабинете ЛФК. Но спешить с окончанием лечения нельзя – ранняя нагрузка на поражённые связки оттягивает момент выздоровления, провоцирует осложнения.
Срок выздоровления зависит от тяжести случая:
- – полное восстановление подвижности занимает от 10 до 15 дней. Связочный аппарат полностью возвращается к нормальному состоянию, человек может заниматься привычными делами. Обязательное условие – ограничение нагрузок на нижние конечности;
- вторая степень. Терапия занимает около трёх недель. После реабилитации нельзя сразу приступать к активным тренировкам, важно постепенно входить в привычный ритм;
- третья степень. Лечение более длительное, занимает 30–45 дней. После курса терапии обязательна двухмесячная реабилитация.
 При тяжёлой степени повреждения связочного аппарата на протяжении двух месяцев пациент обязан носить фиксирующую повязку.
Эта мера предупредит повторный разрыв связок, снизит нагрузку в период реабилитации.
При тяжёлой степени повреждения связочного аппарата на протяжении двух месяцев пациент обязан носить фиксирующую повязку.
Эта мера предупредит повторный разрыв связок, снизит нагрузку в период реабилитации.
Снижают риск травмирования голеностопа простые меры:
- разумные нагрузки на нижние конечности;
- двигательная активность для поддержания эластичности связочного аппарата;
- ношение удобной обуви с высотой каблука не более 6–7 см;
- регулярные упражнения для голеностопного сустава;
- контроль массы тела;
- минимизация риска спортивных травм;
- лечение болезней, ухудшающих состояние костно-мышечной системы.
Травмирование связок провоцирует негативную симптоматику, ограничивает мобильность пациента. Грамотная первая помощь, своевременная терапия предупреждает осложнения после различной степени поражения связок голеностопного сустава.
В следующем видео показаны к простые упражнения для восстановления голеностопа после перелома или разрыва связок:
vseosustavah.com
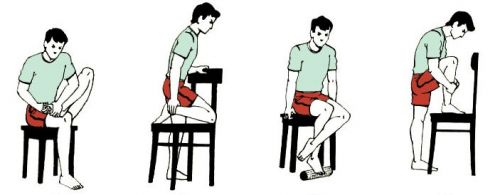
Простейшие упражнения ЛФК после растяжения связок голеностопа
- Сидя, медленно и свободно двигайте пальцами ног 2-3 минуты с перерывами;
- Встаньте, слегка приподнимитесь на носочки, медленно и плавно опуститесь на пятки;
- Пройдите медленно, повернув пятки внутрь 3-5 метров;
- Пройдите медленно, повернув пятки наружу 3-5 метров;
Профилактика растяжения связок голеностопа
Растяжение связок голеностопа можно не допускать, если:
- - редко, но уверенно носить обувь на каблуках;
- - на спортивные занятия обуваться в обувь, правильно поддерживающую голеностопный сустав;
- - заниматься зарядкой и физкультурой с целью укрепления мышц и связочного аппарата суставов;
Чтобы срастание связок и восстановление сустава прошло быстро, правильно и исключило отдалённые последствия травмы, необходимо строго придерживаться всех требований хода реабилитации.
Серьёзное отношение к каждому виду лечения приведёт к полному восстановлению сустава и физически полноценной жизни!
vse-sustavy.ru
Что представляют собой связки?
 Связка - это плотный тяж, внешне напоминающий ремень, состоящий из большого количества волокон соединительной ткани. Связки соединяют между собой кости сустава или удерживает внутренние органы в стабильном стационарном состоянии. Они могут выполнять разные функции: тормозить или направлять движение в суставе, укреплять сочленение костей или поддерживать внутренние органы.
Связка - это плотный тяж, внешне напоминающий ремень, состоящий из большого количества волокон соединительной ткани. Связки соединяют между собой кости сустава или удерживает внутренние органы в стабильном стационарном состоянии. Они могут выполнять разные функции: тормозить или направлять движение в суставе, укреплять сочленение костей или поддерживать внутренние органы.
Из-за повреждения связки перестают выполнять свою роль. В результате у пострадавшего наблюдается нестабильность сустава и смещение внутренних органов.
Различают:
- Полный разрыв. Сопровождается отрывом связки от места крепления или ее разрывом на две части.
- Частичный разрыв. Эту травму называют растяжением связок. При растяжении разрываются отдельные волокна. Это вызывает боль и ограничение подвижности, но свои основные функции связка сохраняет.
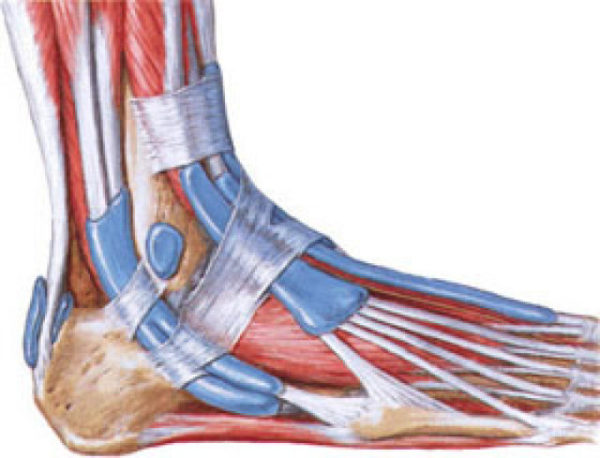
Строение и функции связок голеностопа
Голеностоп представляет собой соединение нескольких костей, его форма является блоковидной. Он состоит из малой и большой берцовых костей, а также таранной кости стопы. Их окружает множество сухожилий, мышц и связок, которые придают устойчивость и прочность голеностопу. Кроме основных функций они выступают в роли защитных элементов сустава, оберегая его от различных вывихов.
К голеностопу крепятся три разных типа связок:
- Расположенные внешне: пяточно-малоберцева, передняя и задняя таранно-малоберцевые связки.
- Внутри находятся нити дельтовидной связки. Они соединяют кости стопы с большеберцовой костью.
- Средние связки голеностопа – межберцовые, располагаются промеж малой берцовой костью и большой.
Каждая связка, в том числе и голеностопные, сложены из волокон двух видов: эластических, наделяющих прочностью и коллагеновых, придающих упругость и гибкость. Функциональная подвижность этого соединения обусловливается состоянием связок. Они координируют его поворотные способности, отведение вверх и вниз и т.д.
Связки — общая информация
Фиброзные пластины или тяжи, соединяющие кости между собой (фиброзные соединения, синдесмозы) и входящие в состав укрепляющего аппарата суставов.
- С. располагаются вокруг суставов (Суставы) в фиброзной мембране суставной капсулы или поверх нее, соединяя кости, давая опору для сочленений, образуя мембраны, замыкающие отверстия (например, запирательная мембрана).
- Связками называют также участки серозных оболочек между органами (например, печеночно-желудочная связка) и фиброзные тяжи, образовавшиеся после облитерации сосудов или протоков, например артериальная связка на месте артериального (боталлова) протока.
- Связки развиваются вместе с костями и их соединениями из мезенхимы и образованы плотной оформленной соединительной тканью (Соединительная ткань). Прочность, упругость, растяжимость и эластичность, т.е. механические свойства С., определяются коллагеновыми и эластическими волокнами, входящими в их состав.
По функции различают С., укрепляющие сочленения костей, и С., тормозящие или направляющие движения в суставах. По месту их расположения выделяют внекапсульные, лежащие вне суставной капсулы, например коллатеральная малоберцовая связка (см. Коленный сустав); капсульные, являющиеся утолщением фиброзной мембраны суставной капсулы, например клювовидно-плечевая связка (см. Плечевой сустав); внутрикапсульные, находящиеся в суставной полости и покрытые синовиальной оболочкой (например, крестообразные связки колена). Большое значение С. имеют для обеспечения функции органов движения и опоры, т.к. они являются пассивными стабилизаторами суставов. Изменение механических свойств С. (их повреждение или отсутствие) ведет к нарушению этих функций (нестабильность суставов, позвоночника и др.).
Кровоснабжение С. осуществляют близлежащие артерии, проходящие в них вдоль пучков волокон. Вены сопровождают артерии. В большом количестве в связках находятся свободные и инкапсулированные нервные окончания. Иннервацию обеспечивают нервы, проходящие вблизи связки.
Методы исследования . Исследование., относящихся к скелету, в большинстве случаев заключается в исследовании соответствующего сустава или отдела опорно-двигательного аппарата. Проводят функциональную рентгенографию (определение стабильности суставов или позвоночника) и лигаментографию. Структуру и форму некоторых связок исследуют с помощью ультрасонографии. См. также Суставы, методы исследования.
- Патология . Различают пороки развития, повреждения, заболевания.
- Пороки развития. суставов обычно встречаются при пороках развития суставов.
- Так, например, врожденное отсутствие крестообразных связок колена часто отмечают при врожденном вывихе голени (см. Коленный сустав).
- Клинически этот порок развития нередко не проявляется и лечения не требует.
- При выраженной нестабильности суставов лечение может быть консервативным или оперативным.
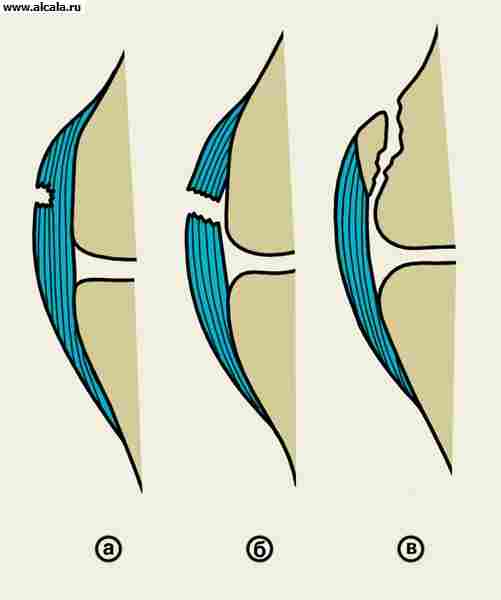
Наиболее частым видом патологии. являются их повреждения. Чаще всего повреждения. встречаются у лиц, ведущих активный образ жизни, занимающихся физкультурой и спортом. Повреждения С. классифицируют в зависимости от степени нарушения их целости. Выделяют растяжения (см. Дисторсия), частичные разрывы, или надрывы, и полные разрывы (рис., а, б ). Различают разрыв С. на ее протяжении (в т.ч. так называемые внутриствольные разрывы, например передней крестообразной связки колена), отрыв у места ее прикрепления и отрывной перелом - отрыв с костным фрагментом (рис., в ). В подавляющем большинстве случаев повреждение С. происходит в результате непрямой травмы, например при внезапном и резком движении, амплитуда которого превышает физиологические пределы. Надрывы отдельных волокон могут быть следствием ее длительной микротравмы.
Клинические повреждения
Клинические повреждения С. характеризуются локальной болезненностью и припухлостью.
- Если С. является вспомогательным аппаратом сустава, отмечается расстройство его функции: ограничение движений (в результате рефлекторного напряжения околосуставных мышц), патологическая подвижность сочленяющихся костей.
- При плотном прилегании С. к синовиальной мембране суставной капсулы возможен гемартроз.
- Диагностика повреждения С. основывается на данных анамнеза, клинических проявлениях и результатах ультразвукового и рентгенологического исследования.
- Рентгенологическое исследование подтверждает патологическую подвижность сочленяющихся костей при разрыве С., позволяет выявить костный фрагмент в месте прикрепления поврежденной связки при отрывном переломе.
Лечение повреждений С. консервативное или оперативное, в зависимости от характера повреждения.
- В остром периоде осуществляют иммобилизацию поврежденной области, сшивание С. при ее разрыве.
- По показаниям пластическое восстановление С. проводят и в отдаленном периоде после травмы.
- К заболеваниям С. относят дистрофические, воспалительные процессы и оссификацию С.
- Дистрофические изменения С. могут развиваться при их хронической микротравме.
- Дистрофические изменения межостистых связок нижнего поясничного и пояснично-крестцового отделов позвоночника известны под названием синдрома Бострупа.
Лигаментит (воспаление С.) может возникать при некоторых инфекционных болезнях (например, бруцеллезе), при длительной микротравматизации С. в результате перенапряжения мышцы, сухожилие которой проходит через образованный С. канал, после травмы, сопровождающейся кровоизлиянием в С. с последующей организацией гематомы. Частными случаями лигаментита являются; стенозирующий лигаментит кольцевой связки кисти (кольцевой части фиброзных влагалищ) - щелкающий палец; стенозирующий лигаментит ладонной связки запястья и поперечной связки запястья (удерживателя сгибателей) - синдром запястного канала; стенозирующий лигаментит дорсальной связки запястья (удерживателя разгибателей) - болезнь де Кервена и др.
Клиническая картина обычно характеризуется болезненностью и ограничением подвижности в соответствующем суставе, ночными парестезиями в области кисти и пальцев (при синдроме запястного канала). Течение лигаментита чаще хроническое, острое течение наблюдается при бруцеллезном лигаментите.
Лечение, как правило, консервативное: покой, физиотерапевтические процедуры, инъекции гидрокортизона в область поражения. По показаниям при стенозирующих лигаментитах производят лигаментотомию - рассечение пораженной связки. Прогноз благоприятный.
Обызвествление С. может иногда наблюдаться в пожилом возрасте в связи с изменениями соединительнотканных образований при некоторых заболеваниях, например при Форестье болезни (Форестье болезнь) соли кальция откладываются в передней продольной связке позвоночника. Возможно посттравматическое обызвествление или оссификация большеберцовой коллатеральной связки в области коленного сустава (см. Пеллегрини - Штиды болезнь). Оссификация передней продольной связки позвоночника на уровне пораженных позвонков в ряде случаев происходит при спондилите инфекционной этиологии.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, М., 1986; Башкиров В.Ф. Возникновение и лечение травм у спортсменов, М., 1981; Насонова В.А. и Астапенко М.Г. Клиническая ревматология, М., 1989; Франке К. Спортивная травматология, пер. с нем., М., 1981; Шойлев Д. Спортивная травматология, пер. с болг., М., 1986.
alcala.ru
Причины разрыва
Причины растяжения или разрыва связок кроются в движениях, не свойственных данному суставу, скручивании или изгибании. Это происходит при занятиях спортом, на экстремальном отдыхе или при резких неловких движениях с утяжелением. Разрывом можно назвать крайнюю стадию растяжения: если связка подвергается слишком большой нагрузке, ее прочностные характеристики не выдерживают и она разрывается.
- Самыми распространенными травмами этого вида являются разрывы связок колена, голеностопа и лучезапястного сустава.
- Растяжение связок голеностопа происходит при неправильном приземлении после прыжка в спортивной гимнастике, баскетболе и волейболе, а в быту, например, при падении на скользкой дороге.
- Если при потере равновесия человек пытается подстраховать себя руками, он может растянуть или получить разрыв связок запястья.
Еще одной причиной поражения является ударная физическая работа, когда неподготовленные мышцы и суставы испытывают избыточную нагрузку. После 40-45 лет тело испытывать возрастные изменения. Это касается и связочного аппарата, тем более если в суставах начали образовываться костные разрастания - остеофиты. Их острые края могут разрезать или надорвать связку.
Признаки разрыва
Заподозрить разрыв можно:
- При болевых ощущениях, сопровождающих движение в суставе, а также в состоянии покоя.
- Если появились ограничения в движении возле источника боли, то есть палец, локоть, колено не разгибаются или не сгибаются так, как раньше.
- На коже появились кровоподтеки.
- Сустав распух.
- Изменились наружные контуры больного сустава.
- Если при движении в суставе слышен хруст, щелканье или треск.
- Когда возле поврежденного сустава появились участки с онемением или покалыванием.
Это общие признаки разрыва. Для каждого сустава можно выделить специфические критерии.
Симптомы разрыва связок плеча:
- Пострадавший не может выполнять все или некоторые движения плечом - подъем руки, отведение ее назад или вперед, вращение.
- При пальпации головки плеча и при отведении назад пациент ощущает боль. В первые сутки боль неинтенсивная, но она усиливается при движении - одевании, подъеме руки и т.д.
- Плечевой сустав не деформирован, отек развивается через несколько дней.
 Признаки разрыва в локтевом суставе:
Признаки разрыва в локтевом суставе:
- Сильная боль в локте и нестабильность сустава.
- Если рука находится некоторое время в покое, боль уменьшается, но при совершении движения она возвращается.
- Нарастание боли и ограничения движений.
Признаки разрыва связок запястья:
- Очень сильная боль в суставе.
- Онемение пальцев.
- Невозможность совершать все или отдельные виды движений - согнуть или распрямить пальцы, повернуть кисть и т.д.
- При движении в суставе раздается щелчок.
- Локтевая и лучевая кости смещены к ладони.
Симптомы разрыва связок пальца:
- Невозможность разогнуть палец.
- Заметное отклонение фаланги в одну сторону.
- Если разорвана межфаланговая связка, палец сильно выпрямляется и остается в таком положении.
В случае тазобедренного сустава разрыв связок довольно редкое явление, чаще случается растяжение. Для него характерны все упомянутые выше симптомы - боль, отек и ограниченность движений.
ortopedia03.ru
Является блоковидным, в котором имеются только два вида движений - сгибание и разгибание. Эверсия и инверсия осуществляются в таранно-пяточном суставе, который относят к плоским. Таранно-пяточный сустав очень прочен за счет мощного связочного аппарата, и большинство пронационно-супинационных травм приводит к повреждению не подтаранного, а голеностопного сустава.
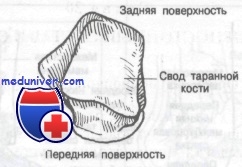
Голеностопный сустав образован дистальными концами большеберцовой и малоберцовой костей, формирующих вилку, в которую входит таранная кость. Блок таранной кости имеет клиновидную форму, шире спереди, чем сзади, и является частью таранной кости, сочленяющейся с большеберцовой и малоберцовой костями.
При тыльном сгибании широкая передняя часть клина прочно входит в вилку, вследствие чего сустав становится очень стабильным; однако при подошвенном сгибании в вилку входит узкая задняя часть блока таранной кости, что допускает значительную подвижность сустава. Имея это в виду, нетрудно понять, почему большинство поврежденний голеностопного сустава происходит, когда стопа находится в положении подошвенного сгибания.
Чтобы понять механизм
повреждения этого важного сустава, врачу неотложной помощи необходимо хорошо знать анатомию основных мягкотканных структур, окружающих его. Для удобства эти структуры можно разделить на три слоя, окутывающих сустав (каждый последующий лежит выше предыдущего), а затем рассмотреть повреждения, возникающие в каждом из слоев.
Первый слой
- капсула, содержащая связки голеностопного сустава; второй - сухожилия, проходящие над суставом к стопе; третий - фиброзные пучки, удерживающие сухожилия у места их прикрепления к костям стопы.
Суставная капсула голеностопного сустава
Капсула , окружающая голеностопный сустав, делится на четыре части (связки): переднюю, заднюю, латеральную и медиальную. Капсула слаба спереди и сзади, но укреплена связками с внутренней и наружной стороны. Передняя связка тонка и соединяет переднюю поверхность большеберцовой кости и шейку таранной кости и, как правило, повреждается при обширных разрывах латеральной связки.
 Таранная кость спереди шире
Таранная кость спереди шире
Задняя связка короче передней и тянется от заднего края большеберцовой кости к задней поверхности таранной. Латеральная связка подразделяется на три основных пучка, которые являются наиболее часто повреждаемыми связками тела человека. Между наружной лодыжкой и шейкой таранной кости натянута передняя таранно-малоберцовая связка, которая при повреждениях голеностопного сустава страдает чаще других.
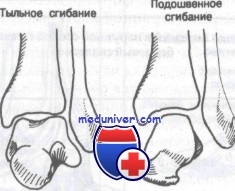 При тыльном сгибании широкая передняя часть блока таранной кости входит в вилку голеностопного сустава, тем самым препятствуя движениям в нем. При подошвенном сгибании голеностопного сустава внутри вилки располагается узкая задняя часть блока, что допускает значительные инверсионно-эверсионные движения в суставе
При тыльном сгибании широкая передняя часть блока таранной кости входит в вилку голеностопного сустава, тем самым препятствуя движениям в нем. При подошвенном сгибании голеностопного сустава внутри вилки располагается узкая задняя часть блока, что допускает значительные инверсионно-эверсионные движения в суставе
Между наружной лодыжкой и задним бугорком таранной кости (иногда он представлен отдельным образованием и называется треугольной костью) находится задняя таранно-малоберцовая связка, а от наружной лодыжки к пяточной кости тянется пяточно-малоберцовая связка. Проксимальнее латеральной группы связок малоберцовая кость соединена с большеберцовой рядом прочных фиброзных волокон, образующих вкупе так называемый межберцовый синдесмоз. Этот синдесмоз состоит из межкостной перепонки, соединяющей большеберцовую и малоберцовую кости на всем их протяжении. Внизу перепонка укреплена двумя утолщающимися фиброзными пучками: передней нижней и задней нижней межберцовыми связками.
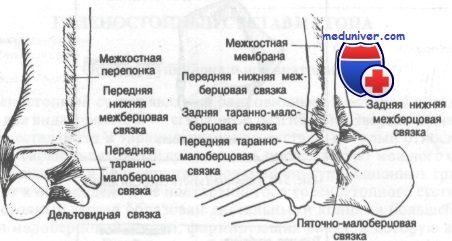 Важнейшие связки передней и наружной сторон голеностопного сустава и межберцовый синдесмоз
Важнейшие связки передней и наружной сторон голеностопного сустава и межберцовый синдесмоз
Медиальную связку называют дельтовидной. Она представляет собой четырехугольную структуру, отличающуюся тем, что единственная среди связок голеностопного сустава содержит эластическую ткань, придающую связке некоторую степень растяжимости и тем самым уменьшающую вероятность разрыва. Дельтовидная связка состоит из четырех пучков, переплетенных друг с другом и тянущихся от внутренней лодыжки к ладьевидной, таранной и пяточной костям. Два ее пучка идут к таранной кости; один из них называют передней большеберцово-таранной связкой, которая крепится к шейке таранной кости, другой - задней большеберцово-таранной связкой.
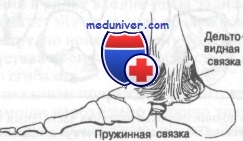 Дельтовидная связка. Пружинная связка соединяет таранную опору пяточной кости с ладьевидной костью
Дельтовидная связка. Пружинная связка соединяет таранную опору пяточной кости с ладьевидной костью
Эта связка располагается глубже всех из четырех структур. Часть дельтовидной связки, соединяющую внутреннюю лодыжку с пяточной костью, называют большеберцово-пяточной связкой. Она прикрепляется к поддерживающей структуре таранной кости.
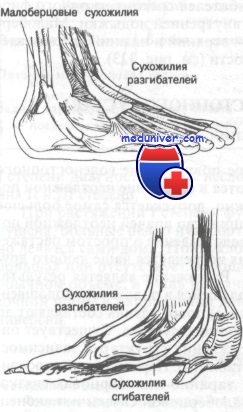 Сухожилия, пересекающие голеностопный сустав, лежат поверхностнее капсулы. Обратите внимание на синовиальные влагалища сухожилий
Сухожилия, пересекающие голеностопный сустав, лежат поверхностнее капсулы. Обратите внимание на синовиальные влагалища сухожилий
Таранная кость , поддерживаемая этими связками, движется вместе со стопой при истинно тыльном или подошвенном сгибании и вместе с голенью - при чистых инверсионно-эверсионных движениях. Важной связкой, не входящей в состав капсулы, но нередко повреждаемой при травмах голеностопного сустава и средней части стопы, является пружинная связка.
Эта связка натянута между поддерживающей структурой таранной кости и ладьевидной костью и закрывает промежуток между пяточной и ладьевидной костями. Ее функция заключается в дополнительной поддержке головки таранной кости при нагрузке веса тела. Она состоит из плотной фиброзной ткани, участки которой напоминают суставной хрящ.
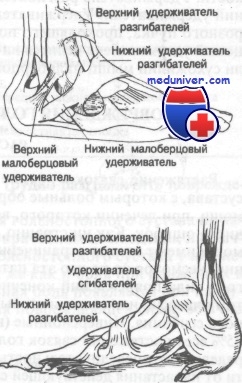 Сухожилия удерживаются на месте фиброзными пучками
Сухожилия удерживаются на месте фиброзными пучками
Сухожилия голеностопного сустава
Поверхностнее капсулы голеностопного сустава расположены сухожилия, из которых ни одно, собственно, не крепится к самому суставу, но все проходят над ним, что немаловажно при рассмотрении сопутствующих повреждений этого сустава. Эти сухожилия подразделены на две группы: разгибатели и сгибатели стопы. Разгибатели проходят по передней поверхности голеностопного сустава, а сгибатели - кзади от внутренней лодыжки. Третьей группой являются сухожилия мышц малоберцовой кости, проходящие позади наружной лодыжки. Эти сухожилия окружены синовиальными футлярами; некоторые из них достигают 8 см длины.
Поверхностнее сухожилий расположены три расходящихся фиброзных пучка, удерживающие сухожилия от смещения. Эти пучки классифицируют аналогично сухожилиям. Соответственно выделяют удерживатели разгибаталей, сгибателей и сухожилий мышц малоберцовой кости. Удерживатель разгибателей делят на верхний и нижний удерживатели. Удерживатель сгибателей состоит из одного фиброзного пучка, проходящего позади внутренней лодыжки. Малоберцовый удерживатель делится на два - верхний и нижний удерживатели сухожилий мышц малоберцовой кости.